درباره نویسنده
دکتر حسین تبریزی
متخصص گوش، حلق و بینی و جراح آپنه خواب
سابقه بیش از ۱۵ سال در درمان اختلالات خواب و آپنه
انجام بیش از ۵۰۰ عمل جراحی موفق آپنه و راه هوایی
https://drhtabrizi.ir/about
شماره نظام پزشکی: 36306
محل فعالیت: تهران – خیابان جردن بلوار گلشهر پلاک 17 طبقه 7 واحد 19
وبسایت رسمی: drhtabrizi.ir
این محتوا براساس منابع علمی معتبر و تجربه بالینی نوشته شده است.
بخش اول – چرا انتخاب بهترین دکتر متخصص جراح آپنه خواب در تهران حیاتی است؟ **
آپنه خواب (Sleep Apnea) شاید در نگاه نخست فقط بهعنوان یک مشکل «خروپف» یا «بدخوابی» شناخته شود، اما در واقع یکی از پیچیدهترین، خطرناکترین و مرموزترین بیماریهای تنفسی و خواب است. بسیاری از بیماران سالها با این بیماری زندگی میکنند بدون آنکه بدانند چه خطری آنها را تهدید میکند و مهمتر از آن، **بدون آنکه بدانند انتخاب پزشک مناسب تا چه حد میتواند مسیر زندگیشان را تغییر دهد.**
در تهران، شهری شلوغ، پراسترس و آلوده، آپنه خواب شیوع بسیار بیشتری نسبت به شهرهای کوچکتر دارد. آمارها نشان میدهد که:
* **بالغ بر ۳۰٪ مردان بالای ۴۰ سال**
* **حدود ۲۰٪ زنان بالای ۴۰ سال**
* و بیش از **۵۰٪ افرادی که خروپف شدید دارند**
به درجاتی از آپنه خواب مبتلا هستند—اما فقط ۱۰٪ آنها تشخیص دریافت میکنند.
مشکل اصلی اینجاست که **آپنه خواب خاموش است اما کشنده.**
هیچ درد واضحی ندارد.
هیچ علامت اورژانسی ندارد.
اما شببهشب، سلولهای مغز، قلب و ریه شما زیر فشار کمبود اکسیژن آسیب میبینند.
خطر نادیده گرفتن آپنه خواب: چرا باید جدی گرفته شود؟
وقتی راه هوایی در خواب بسته میشود (آپنه انسدادی خواب یا OSA)، بدن در طول شب صدها بار دچار **کاهش اکسیژن خون (Hypoxia)** میشود. این موضوع باعث:
* اختلال عملکرد قلب
* بالا رفتن فشار خون
* افزایش خطر آریتمیهای قلبی
* افزایش احتمال سکته قلبی
* بالا رفتن احتمال سکته مغزی
* خستگی مزمن
* افسردگی
* کاهش تمرکز
* چاقی مقاوم
* و حتی **خوابآلودگی منجر به تصادف**
میشود.
به همین دلیل است که در کشورهای پیشرفته، آپنه خواب در دسته **بیماریهای تهدیدکننده زندگی** قرار گرفته است.
اما نکته مهمتر این است:
به اعتقاد دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران، درمان آپنه خواب اگر درست انجام شود، نتایج فوقالعاده دارد.
و اگر اشتباه انجام شود، نه تنها درمان نمیشود، بلکه بدتر هم میشود.
و همه اینها به **انتخاب پزشک متخصص واقعی** بستگی دارد.
چرا انتخاب پزشک مناسب مهمترین بخش درمان است؟
در نگاه بیمار، شاید همه متخصصان گوش، حلق و بینی یکسان به نظر برسند. اما در دنیای علمی و جراحی، تفاوت میان یک پزشک عادی و یک **متخصص جراحی آپنه خواب** به اندازه تفاوت میان یک راننده معمولی و یک خلبان ماهر است.
برای درمان آپنه خواب، پزشک باید:
* آناتومی راه هوایی فوقانی را با دقت میلیمتری بشناسد
* الگوی انسداد را با تکنیکهای پیشرفته تشخیص دهد
* بتواند بین **آپنه خفیف، متوسط و شدید** تفاوت قائل شود
* تجربه انجام موفق **دهها مدل جراحی مختلف** را داشته باشد
* بداند کدام بیمار نیاز به جراحی، کدام نیاز به CPAP و کدام نیاز به درمان ترکیبی دارد
* بداند انسداد فک، زبان، نرمکام یا بینی چگونه روی خواب تأثیر میگذارد
* بتواند «دقیقاً» همان نقطه انسداد را جراحی کند
* و مهمتر از همه: **تشخیص اشتباه ندهد**
در ایران بسیاری از بیماران بهدلیل تشخیص اشتباه و یا انتخاب روش درمان نامناسب سالها با آپنه دستوپنجه نرم میکنند. بعضیها:
* سالها **CPAP** را امتحان کردهاند اما نتوانستهاند تحمل کنند
* جراحی ناموفق انجام دادهاند که مشکل را برطرف نکرده
* یا اصلاً تشخیص داده نشدهاند
اینجاست که انتخاب یک پزشک خبره همه معادلات را تغییر میدهد.
دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران میگوید ،جراحی آپنه خواب چرا پیچیدهتر از جراحیهای معمول ENT است؟
جراحیهای متداول گوش، حلق و بینی مانند:
* انحراف بینی
* پولیپ
* لوزه
* و سینوزیت
جراحیهای حوزه خود هستند اما **با آپنه خواب متفاوتاند.**
جراحی آپنه خواب (Sleep Surgery) شامل:
* جراحی نرمکام (UPPP)
* جلوآوردن زبان (Tongue Base Advancement)
* جراحی اپیگلوت
* جراحی لوزههای بزرگ
* اصلاح انسداد دیواره حلق
* اصلاح انسداد پشت زبان
* اصلاح ساختار فک، زبان کوچک و نسج نرم راه هوایی
است، و هرکدام فقط در صورت وجود مشکل واقعی باید انجام شوند.
به همین دلیل انتخاب پزشک باید بر اساس:
* مهارت
* تجربه
* سابقه جراحی موفق
* شناخت کامل الگوهای انسداد
* توانایی تشخیص دقیق
* و اخلاق حرفهای
باشد.
چرا در تهران، نام دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران، در جراحی آپنه خواب میدرخشد؟
تهران پزشکان زیادی دارد، اما تعداد پزشکان **حقیقتاً متخصص در جراحی آپنه خواب** انگشتشمار است. دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در خواب،یکی از معدود پزشکانی است که در این حوزه:
* **شاگرد اول**
* **نابغه تشخیص الگوی انسداد**
* **استاد جراحی نرمکام و حلق**
* **مسلط به جراحیهای ترکیبی**
* **تجربه بیش از ۱۵ سال جراحی خواب**
* **درصد بازگشت بیماری بسیار کم**
* **رضایت بیماران بسیار بالا**
است.
دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران معتقد است در جراحی آپنه خواب، تجربه و دقت پزشک تفاوت میان:
* رفع کامل بیماری
* یا بازگشت آپنه بعد از چند ماه
را مشخص میکند.
چرا بیماران، دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران را انتخاب میکنند؟
طبق نظرسنجیها و بازخوردها، بیماران چند علت اصلی برای انتخاب او دارند:
تشخیص دقیق
ایشان با بررسی جامع شامل:
* معاینه تخصصی راه هوایی
* بررسی پلیسومنوگرافی
* عکسبرداری
* آنالیز ساختار حلق و زبان
* ارزیابی خواب و خرخر
محل انسداد را مشخص میکنند.
جراحی شخصیسازیشده
هیچ دو بیماری مانند هم نیستند؛ جراحی آپنه باید دقیقاً متناسب با نوع انسداد بیمار انجام شود.
مهارت جراحی بسیار بالای بهترین دکتر متخصص جراح آپنه در تهران
بهویژه در جراحیهای:
* نرمکام
* زبان پایه
* اپیگلوت
* لوزههای بزرگ
* انسداد ترکیبی راه هوایی
جراحی با درد بسیار کم
مهارت بالای جراحی بهترین دکتر متخصص جراح آپنه در تهران ،سبب میشود بسیاری از بیماران دوره نقاهت کوتاه و بدون درد شدید داشته باشند.
درصد موفقیت بسیار بالا
بیماران بهترین دکتر متخصص جراح آپنه در تهران پس از عمل گزارش میکنند که:
* خروپف کاملاً قطع شده
* خواب باکیفیتتر شده
* سردردهای صبحگاهی برطرف شده
* انرژی روزانه چند برابر شده
چرا «پزشک اشتباه» میتواند فاجعه درست کند؟
دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران معتقد است اشتباه در تشخیص یا جراحی میتواند:
* انسداد را بدتر کند
* ساختار حلق را تخریب کند
* اسکار ایجاد کند
* صدا را تغییر دهد
* مشکل تنفس را تشدید کند
* باعث بازگشت بیماری شود
* بیمار را وابسته به CPAP کند
اگر جراحی اشتباه انجام شود، اصلاح آن خیلی سخت خواهد بود.
به همین دلیل است که در دنیا توصیه میشود:
فقط پزشکان دارای مهارت ویژه در جراحی آپنه خواب، این جراحیها را انجام دهند.**
در ایران این تعداد بسیار محدود است—و از میان آنها، نام **دکتر حسین تبریزی**بهترین دکتر متخصص جراح آپنه در تهران به دلیل مهارت، اخلاق پزشکی و نتایج بالینی، برجستهتر از بقیه است.
نقش تجربه پزشک در نتیجه نهایی جراحی آپنه چیست؟
در پزشکی، تجربه همهچیز است.
اما در جراحی آپنه، تجربه **سهبرابر مهمتر** است.
پزشکی که:
* صدها جراحی موفق داشته
* الگوهای مختلف انسداد را بارها دیده
* تکنیکهای جدید را میشناسد
* با عوارض احتمالی آشناست
* میداند کجا باید جراحی کرد و کجا نباید
چیزی را میبیند که بسیاری نمیبینند.
این دقیقاً همان نقطهای است که دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران،از دیگران متمایز میشود.
تهران؛ بزرگترین مرکز مراجعه بیماران آپنه خواب
تهران بهدلیل:
* تراکم جمعیت
* آلودگی هوا
* استرس
* سبک زندگی
* چاقی رو به افزایش
* خواب نامنظم
بالاترین میزان شیوع آپنه خواب را در ایران دارد.
به همین دلیل مراجعهکنندگان به جراحان آپنه خواب در تهران بسیار زیاد هستند، و بیماران از سراسر ایران برای درمان به بهترین دکتر متخصص جراح آپنه در تهران مراجعه میکنند.
جمعبندی
توضیح دادیم:
* چرا آپنه خواب بیماری سادهای نیست
* چرا انتخاب پزشک مناسب مسئلهای حیاتی است
* چرا جراحی آپنه خواب یک مهارت فوقحرفهای میخواهد
* و چرا دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران، یکی از بهترین انتخابها در تهران است
معرفی جامع دکتر حسین تبریزی – نابغه و متخصص جراحی آپنه خواب و گوش، حلق و بینی در تهران**
آپنه خواب یک بیماری **پیچیده و چندبعدی** است که درمان آن نیازمند **تشخیص دقیق، تجربه بالینی و دانش روز پزشکی** میباشد.
دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران، با **تجربه چندین دهه در حوزه گوش، حلق و بینی و اختلالات خواب**، به عنوان **یکی از برجستهترین پزشکان جراح آپنه خواب در تهران و ایران** شناخته میشود و توانسته با تلفیق علم، تجربه و تکنولوژی، بهترین نتایج درمانی را برای بیماران خود فراهم کند.
۱. تحصیلات و سوابق علمی**
* **فارغالتحصیل ممتاز رشته پزشکی** از یکی از دانشگاههای معتبر ایران
* **متخصص گوش، حلق و بینی و جراحی آپنه خواب**
* شرکت در دورههای بینالمللی پیشرفته در **اروپا و آمریکا** در زمینه تشخیص و درمان آپنه خواب و خروپف
* دارنده **افتخارات علمی متعدد** و شاگرد اول در دورههای تخصصی
* حضور فعال در **پژوهشهای علمی و چاپ مقالات معتبر** در مجلات بینالمللی
این سوابق علمی، تضمین میکند که دکتر تبریزی **بهترین دکتر متخصص جراح آپنه در تهران ،بهترین و بهروزترین روشهای درمانی را به بیماران ارائه میدهد**.
۲. تجربه بالینی و جراحی آپنه خواب**
الف) انجام صدها جراحی موفق**
* بیش از هزار جراحی آپنه خواب با **موفقیت بالای بالینی و رضایت بیماران**
* تخصص در **روشهای کمتهاجمی و پیشرفته** شامل RF، لیزر و جراحی باز
* توانایی **تشخیص دقیق انسداد مسیر هوایی** با استفاده از آندوسکوپی و تصویربرداری سهبعدی
ب) درمان ترکیبی شخصیسازی شده**
* طراحی درمان ترکیبی شامل:
* جراحی هدفمند لوزه، زبان کوچک، فک و بینی
* استفاده از CPAP با تنظیم دقیق فشار
* دستگاه دهانی هوشمند
* اصلاح سبک زندگی، رژیم غذایی و ورزش
ج) پیگیری و مراقبت طولانیمدت**
* بررسی عملکرد درمانها به صورت دورهای
* اصلاح مسیر درمان در صورت تغییر شرایط بیمار
* تضمین **نتایج پایدار و کاهش عوارض بلندمدت**
تجربه بالینی دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران ،باعث میشود بیماران **کمترین درد، بیشترین نتایج و کمترین عوارض** را تجربه کنند.
۳. رویکرد درمانی منحصر به فرد و شخصیسازی شده**
* هر بیمار با توجه به **شدت آپنه، نوع انسداد راه هوایی، سن، وزن و سبک زندگی** درمان میشود
* طراحی برنامه درمانی دقیق و اختصاصی که شامل **ترکیب روشهای جراحی، CPAP، دستگاه دهانی و اصلاح سبک زندگی** است
* پیگیری منظم پس از درمان برای **ثبات نتایج و جلوگیری از عود**
ویژگیهای رویکرد شخصیسازی شده دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران**
1. بررسی دقیق راه هوایی با آندوسکوپی و تصویربرداری
2. مشاوره دقیق برای انتخاب بهترین روش درمان
3. آموزش بیمار و خانواده در استفاده از CPAP و دستگاه دهانی
4. طراحی برنامه اصلاح سبک زندگی برای کاهش خطر بازگشت آپنه
این رویکرد باعث میشود بیماران با **اعتماد کامل و آرامش خاطر، درمان خود را دنبال کنند**.
۴. پژوهش، آموزش و نوآوری**
* مشارکت فعال در **تحقیقات علمی آپنه خواب و اختلالات تنفسی**
* انتشار مقالات علمی و حضور در **کنفرانسها و همایشهای بینالمللی**
* آموزش پزشکان و دانشجویان پزشکی در زمینه **روشهای نوین جراحی آپنه خواب و درمان ترکیبی**
* استفاده از **تکنولوژیهای نوین و هوش مصنوعی** برای طراحی درمان شخصیسازی شده
پژوهش و آموزش مداوم دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران، **تضمینکننده بهرهمندی بیماران از آخرین روشهای علمی و درمانی روز دنیا** است.
۵. رضایت بیماران و بازخورد خانوادهها**
الف) رضایت بیماران**
* هزاران بیمار آپنه خواب تحت درمان موفق
* گزارش رضایت بالا از **کاهش خروپف، بهبود کیفیت خواب و افزایش انرژی روزانه**
* تجربه بیماران نشان میدهد که **تخصص، دقت و اخلاق حرفهای دکتر تبریزی** موجب اعتماد و آرامش کامل بیماران میشود
ب) تجربه خانوادهها**
* کاهش خروپف و اختلال خواب برای اعضای خانواده
* بهبود روابط خانوادگی و کیفیت زندگی
* تشویق و حمایت خانواده در پیگیری درمان
نقل قول بیماران:**
«دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران،با دقت تمام شرایط من را بررسی کرد و بهترین درمان را طراحی کرد. کیفیت خواب و زندگیام بعد از درمان کاملاً تغییر کرد.»
۶. امکانات و تکنولوژیهای پیشرفته کلینیک**
* **آندوسکوپی پیشرفته و تصویربرداری سهبعدی** برای تشخیص دقیق انسداد
* دستگاههای **CPAP و دهانی هوشمند با اپلیکیشنهای همراه**
* تکنیکهای **کمتهاجمی RF و لیزر برای درمان بدون درد و خونریزی**
* پایش و پیگیری طولانیمدت با **سیستمهای هوشمند سلامت خواب**
* برنامههای شخصیسازی شده با استفاده از **هوش مصنوعی و دادههای بیمار**
این امکانات باعث میشوند درمان **امن، مؤثر و بدون نگرانی برای بیمار** باشد.
۷. شاخصهای حرفهای و اخلاق پزشکی**
* رعایت دقیق **اخلاق پزشکی و حفظ حریم خصوصی بیمار**
* توضیح کامل روند درمان و پاسخ به تمامی پرسشهای بیمار
* همراهی و مشاوره مداوم حتی پس از اتمام درمان
* توجه ویژه به **ایمنی و رضایت طولانیمدت بیماران**
۸. جمعبندی جامع معرفی دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران**
* دکتر حسین تبریزی، **نابغه و اعجوبه پزشکی در حوزه گوش، حلق و بینی و جراحی آپنه خواب** است
* ترکیبی از **تخصص علمی، تجربه بالینی، تکنولوژی پیشرفته و اخلاق حرفهای**
* بهترین انتخاب برای بیماران آپنه خواب در تهران برای:
* **تشخیص دقیق مسیر انسداد راه هوایی**
* **درمان شخصیسازی شده و ترکیبی**
* **مراقبت و پیگیری بلندمدت برای نتایج پایدار**
* رضایت بیماران، تجربه بالینی و دانش بهروز، **تضمینکننده اعتماد و موفقیت درمان** است
اگر به دنبال **بهترین دکتر متخصص جراح آپنه در تهران ، با نتایج واقعی و طولانیمدت** هستید، دکتر حسین تبریزی گزینه مطمئن و تخصصی شماست.
آپنه انسدادی خواب (OSA): شرح کامل، پاتوفیزیولوژی، طبقهبندی، تشخیص و پیامدها
تعریف علمی و معیارهای تشخیصی (Short, precise — سپس جزئیات)
آپنه انسدادی خواب (Obstructive Sleep Apnea — OSA)** وضعیتی است که در آن بهدلیل فروپاشی مکانیکی راه هوایی فوقانی در خواب، جریان هوا کاهش یا قطع میشود علیرغم تلاش تنفسی. این وقفهها (apnea) یا کاهشها (hypopnea) دستکم 10 ثانیه طول میکشند و معمولاً با افت اشباع اکسیژن و بیداریهای مکرر همراهاند. ([AASM][1])
**آستانهها (AHI — Apnea-Hypopnea Index):**
* AHI < 5 = طبیعی
* AHI 5–14 = آپنه خفیف
* AHI 15–29 = آپنه متوسط
* AHI ≥ 30 = آپنه شدید.
این شاخص تعداد وقایع (اپنه + هایپوپنه) را در هر ساعت خواب نشان میدهد و پایهٔ اصلیِ طبقهبندی شدت بیماری است. (برای تفسیرهای بالینی و پژوهشی، به معیارهای AASM و مقالات مروری مراجعه کنید). ([Sleep Foundation][2])
پاتوفیزیولوژی دقیق: از میکروآناتومی تا پاسخ سیستمیک (سطح تخصصی)
آناتومی و دینامیک راه هوایی فوقانی
راه هوایی فوقانی از چند بخش کلیدی تشکیل شده که هرکدام میتوانند محل فروپاشی باشند:
* **بینی و سینوسها** (مقاومت بردازی در جریان عبور هوا)
* **کام نرم و uvula** (retropalatal region)
* **پسنگ و پایهٔ زبان (retroglossal region, tongue base)**
* **دیوارههای حلق جانبی (lateral pharyngeal walls)**
* **اپیگلوت و ناحیهٔ سوپراگلوتیک**
در حالت بیداری، تون عضلانی این نواحی (عضلات نگهدارنده راه هوایی مانند genioglossus و pharyngeal dilators) از بسته شدن جلوگیری میکنند. هنگام خواب، تون عضلانی کاهش مییابد و هنگامی که ترکیبی از فاکتورهای آناتومیک (مانند بزرگی لوزه/زبان، کوتاهی فک، چربی بینبافتی در ناحیهٔ گردن) و فیزیولوژیک (اعصاب کمتر فعال، خواب REM با تون عضلانی پایینتر) وجود داشته باشد، فروپاشی رخ میدهد. ([NCBI][3])
مکانیزم فروپاشی (Collapse mechanisms)
مکانیزمها را میتوان به دو گروه عمده تقسیم کرد:
* **Passive collapse**: بهدلیل ساختار آناتومیک کوتاه/نرم یا فشار منفی داخل قفسهٔ سینه در دم که باعث مکش بافت میشود.
* **Active neuromuscular failure**: کاهش عملکرد اعصاب و عضلات نگهدارنده راه هوایی در خواب (مثلاً کاهش فعالیت genioglossus) که توانایی مقابله با فشار منفی تنفسی را از بین میبرد.
هر بیمار ترکیب متفاوتی از این دو مکانیزم دارد؛ بههمیندلیل تشخیص سطحی و درمان غیرشخصیسازیشده اغلب مؤثر نیست. ([Nature][4])
بار هیپوکسمی و پاسخهای تنفسی-سمپاتیک
هر وقفه تنفسی باعث **هیپوکسمی متناوب** و افزایش CO₂ میشود. این تغییرات محرکهایی قوی برای سیستم سمپاتیک و پاسخ التهابی اندوتلیال هستند که در طول زمان باعث:
* افزایش فشار خون سیستمیک (بخصوص فشار شبانه و فشار مقاوم)،
* افزایش التهاب عروقی و دیساندرکشن اندوتلیال،
* رشد لیپیدها و پیشرفت آترواسکلروز میگردند.
این مکانیسمهای فیزیولوژیک، کانون پیوند OSA به بیماریهای قلبی-عروقی هستند. ([Nature][4])
انواع و الگوهای انسدادی — طبقهبندی بالینی و جراحیمحور
OSA را از منظرهای مختلف میتوان طبقهبندی کرد؛ در عمل بالینی دو دستهبندی مهم وجود دارد:
بر اساس شدت (AHI: خفیف/متوسط/شدید) — برای تصمیمگیری درمانی اولیه کاربردی است. ([Sleep Foundation][2])
بر اساس محل یا الگوی فروپاشی (surgical phenotyping) — بسیار مهم برای انتخاب نوع جراحی:
سقوط رتروپالاتال (retropalatal collapse)** — مرتبط با نرمکام و uvula
* **سقوط رتروگلوزال (retroglossal collapse)** — مرتبط با پایهٔ زبان
* **سقوط جانبی دیوارهٔ حلق (lateral wall collapse)** — سختتر برای جراحی و نیازمند تکنیکهای چندسطحی
* **اپیگلوتیک کولپس (epiglottic collapse)** — گاهی با لوکالایزاسیون ویژه و نیاز به اعمال جراحی لوکال
* **ملتی-لیول کالپس (multilevel collapse)** — شایع در بیماران چاق و نیازمند اصلاح در دو یا چند ناحیه همزمان (مثلاً بینی + نرمکام + پایهٔ زبان). ([PMC][5])
**نکتهٔ کلینیکی:** بیماران با collapse چندسطحی اگر فقط در یک سطح جراحی شوند، عمدتاً پاسخ ناکافی خواهند داشت.
تشخیص: کارآزماییها، شاخصها و نقش PSG و HSAT
.1 استاندارد طلایی: پلیسومنوگرافی کامل در آزمایشگاه خواب (In-lab PSG)
PSG ثبت همزمان EEG، EOG، EMG، جریان هوا، حرکت قفسه سینه و شکم، اشباع اکسیژن، ECG و وضعیت خواب است؛ AASM توصیه میکند در موارد پیچیده (بیماران با بیماری قلبی-ریوی، مشکوک به CSA، یا شک به هیپونتلاسیون خواب) از PSG در آزمایشگاه استفاده شود. ([AASM][6])
2 Home Sleep Apnea Testing (HSAT) یا تست خانگی
برای بیماران با احتمال بالای OSA بدون بیماری پیچیدهٔ قلبی-ریوی، HSAT میتواند جایگزین مناسب باشد و مقرونبهصرفهتر است؛ اما HSAT ممکن است هایپوپنههای خفیف یا وقایع غیر تنفسی را نادیده بگیرد. ([NCBI][3])
پارامترهای تکمیلی که به AHI افزوده میشوند (پیشبینیکنندههای خطر)
* **ODI (Oxygen Desaturation Index)** — تعداد دفعات افت اشباع ≥3–4% در ساعت
* **Lowest SpO₂** — کمینهٔ سطح اکسیژن در طول خواب
* **T90** — درصد زمان خواب با SpO₂ < 90%
* **رویدادهای مرتبط با REM** (APNEA در REM اغلب پیامدهای قلبی بیشتر دارد)
این پارامترها در ارزیابی خطر قلبی-عروقی و برنامهریزی درمان بهکار میآیند. ([AASM][7])
الگوهای بالینی و نشانهها — از کلینیکی تا پیچیده
نشانههای شایع (بیماران و همراهان اغلب گزارش میکنند)
* خروپف بلند و متناوب
* مکثهای تنفسی شاهد توسط همراه خواب
* خوابآلودگی روزانه، کاهش تمرکز، خوابزدگی رانندگی
* بیداری مکرر شبانه، تعریق شبانه، خشکی دهان صبحگاهی
* سردرد صبحگاهی، تغییر خلق، اختلال حافظه
علائم هشدار (red flags)از نظر بهترین دکتر متخصص جراح آپنه در تهران
* توقف تنفسهای مشخص توسط همسر
* گرفتگی تنفسی همراه با سیانوز
* خوابآلودگی شدید و سقوط ناگهانی در طول روز (microsleeps)
* نوسانات فشار خون و آریتمیهای شبانه
پیامدهای سیستمیک و قلبی-عروقی — شواهد و مکانیسمها
OSA نه تنها اختلال خواب است، بلکه یک عامل خطر مستقل برای چندین بیماری قلبی-عروقی است. مطالعات مروری و بیانیههای انجمنهای قلب نشان دادهاند که OSA ارتباط قوی با:
* **فشار خون مقاوم** و افزایش ریسک HTN،
* **فیبریلاسیون دهلیزی** و آریتمیها،
* **نارسایی قلبی** (HF) و بدتر شدن آن،
* **حوادث ایسکمیک (MI و stroke)**،
* و مرگومیر قلبی-عروقی. ([AHA Journals][8])
**مکانیسمهای کلیدی:** هیپوکسمی متناوب → پاسخ سمپاتیک ↑ → فشار خون ↑ → التهاب آندوتلیال → پروترومبوتیک شدن خون → آسیب آترواسکلروتیک و افزایش ریسک آریتمی. ([Nature][4])
ریسکفاکتورها و پیشآگهی (Prognostic factors)
عوامل افزایشدهندهٔ خطر ابتلا یا شدت OSA
* **افزایش BMI و چاقی مرکزی** (افزایش چربی اطراف حلق)
* **گردن ضخیم (neck circumference)**
* **آناتومی صورت (مینورابنوپلاستی، فک کوچک، عقبرفتگی چانه)**
* **بزرگی لوزه/آدنوئید (در کودکان و بزرگسالان خاص)**
* **سن بالا، مرد بودن، مصرف الکل و آرامبخشها، سیگار**
پیشآگهی
* بیماران چاق و با collapse چندسطحی پاسخ جراحی ضعیفتری دارند.
* وجود CSA ترکیبی یا نارسایی قلبی همزمان، نیازمند مدیریت قلبی-عروقی موازی است. ([PMC][5])
اصول درمانی دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران : از تغییر سبک زندگی تا جراحیهای چندسطحی
درمان اولیه (علمی و اثباتشده)
* **CPAP (Continuous Positive Airway Pressure)** — مؤثرترین درمان غیرجراحی برای کاهش AHI و علائم روزانه در بیماران علامتدار با OSA متوسط تا شدید. شواهد متعددی کارآیی CPAP را در کاهش AHI و خوابآلودگی نشان دادهاند؛ تأثیر CPAP بر کاهش حوادث قلبی-عروقی در جمعیت کلی هنوز در مطالعات متنوع نتایج متفاوت داشته است، اما برای کنترل علائم و بهبود کیفیت زندگی اثباتشده است. ([PubMed][9])
* **وسایل دهانی (Mandibular Advancement Devices — MADs)** — مناسب OSA خفیف تا متوسط یا بیماران ناتوان در تحمل CPAP؛ جابهجایی فک پایین باعث افزایش قطر راه هوایی قدامی میشود.
* **کنترل وزن** — کاهش وزن (حتی 10% وزن بدن) میتواند AHI را بهطور مؤثری کاهش دهد، مخصوصاً در افراد با چاقی.
درمانهای جراحی — انتخاب بیمارمحور و هدفمند
* **UPPP (Uvulopalatopharyngoplasty)** — مناسب بیمارانی که انسداد اصلی در ناحیهٔ رتروپالاتال است؛ نتایج متغیر و بهتر در بیمارانی با محدودهٔ آناتومیک مشخص. ([www.elsevier.com][10])
* **پایهٔ زبان و جراحیهای کمکی (tongue base reduction, tongue suspension)** — برای retroglossal collapse.
* **MMA (Maxillomandibular advancement)** — یکی از مؤثرترین جراحیها برای OSA در بیمارانی با کوتاهی فک یا collapse چندسطحی؛ نتایج طولانیمدت و قابلتوجهی در کاهش AHI نشان دادهاند. ([PMC][5])
* **جراحی بینی (septoplasty/rhinoplasty)** — بهبود جریان بینی میتواند تحمل CPAP و کیفیت خواب را ارتقا دهد، اما معمولاً بهتنهایی OSA را درمان نمیکند.
* **درمانهای نوین (پایدارسازی با ایمپلنت، تحریک عصبی hypoglossal nerve stimulation — HNS)** — برای بیماران منتخب که CPAP را تحمل نمیکنند و مناسب برای تحریک عصبی هستند؛ HNS در مطالعات کاهش AHI و علائم را نشان داده است.
**نکتهٔ کلینیکی بسیار مهم:** جراحی موفقیتآمیز نیازمند **شناسایی دقیق نقطهٔ انسداد** (surgical phenotyping). جراحیهای تصادفی یا حذف بافت بدون شناسایی الگو اغلب با شکست مواجه میشوند. ([ScienceDirect][11])
رویکرد تشخیصی عملی برای کلینیک (Stepwise clinical pathway)
1. **غربالگری بالینی**: پرسشنامهها (ESS — Epworth Sleepiness Scale، STOP-BANG) برای شناسایی خطر بالا.
2. **معاینه ENT کامل**: معاینه بینی، نرمکام، حجم لوزه، اندازهٔ پایهٔ زبان، اندازهٔ فک، اندازهٔ گردن.
3. **تست خواب**: HSAT برای بیماران با احتمال بالا و بدون بیماری پیچیده؛ PSG برای بیماران با بیماری قلبی-تنفسی یا شک به CSA. ([AASM][6])
4. **تصویربرداری و Endoscopy**: DISE (Drug-Induced Sleep Endoscopy) برای مشاهدهٔ زندهٔ محل/الگوی فروپاشی در خواب و تصمیمگیری جراحی. DISE یکی از ابزارهای کلیدی برای PERSONALIZED SURGERY است.
5. **ارزیابی قلبیعروقی**: در بیماران دارای ریسک یا علائم قلبی، ECHO و ارزیابیهای قلبی قبل از جراحی یا درمان CPAP. ([NCBI][3])
نکات عملی برای پزشکان و جراحان (آیتمی و کاربردی)
* همیشه قبل از هر جراحی، **PSG یا HSAT معتبر** و ترجیحاً DISE انجام دهید. ([AASM][6])
* در بیماران چاق یا با collapse چندسطحی، **تقریباً همیشه** به رویکرد چندسطحی یا ترکیبی نیاز است. ([ScienceDirect][11])
* CPAP را بهعنوان خط اول در OSA متوسط تا شدید توضیح دهید؛ جراحی را بهصورت انتخابی و پس از phenotyping مطرح کنید. ([PubMed][9])
* برای بیماران با بیماری قلبی یا CSA مشکوک، **PSG در آزمایشگاه** (نه HSAT) انتخاب بهتری است. ([AASM][6])
1. **تعریف و آستانههای AHI** — مرجع: AASM / منابع بالینی. ([AASM][1])
2. **پاتوفیزیولوژی: هیپوکسمی متناوب → پاسخ سمپاتیک → ریسک CV افزایش مییابد.** — مرجع: مرورهای پاتوفیزیولوژیک. ([Nature][4])
3. **OSA با فشار خون مقاوم و آریتمیها مرتبط است.** — مرجع: بیانیههای انجمن قلب و مطالعات مروری. ([AHA Journals][8])
4. **PSG استاندارد طلایی تشخیص است و در موارد پیچیده توصیه میشود.** — مرجع: دستورالعملهای AASM. ([AASM][6])
5. **CPAP درمان مؤثر برای کاهش AHI و علائم است؛ شواهد RCT و متاآنالیزها آن را تأیید کردهاند.** — مرجع: مرورهای سیستماتیک و متاآنالیزها. ([PubMed][9])
جمعبندی — پیام بهترین دکتر متخصص جراح آپنه در تهران برای بیماران
* **برای بیمار:** اگر خروپف بلند، بیداریهای ناگهانی، یا خوابآلودگی روزانه دارید، این علائم را جدی بگیرید؛ OSA قابلتشخیص و درمان است، اما درمان مؤثر نیازمند تشخیص دقیق و گاه ترکیب چند روش است. ([AASM][1])
OSA یک بیماری چندعاملی است که باید با آزمونهای استاندارد (PSG/HSAT/DISE) و طرح درمان شخصیشده (CPAP، دستگاههای دهانی، جراحی یکمرحلهای یا چندمرحلهای، HNS) مدیریت شود. تصمیمات جراحی باید بر اساس phenotyping دقیق باشند تا احتمال موفقیت افزایش یابد. ([AASM][6])
منابع و رفرانسها:
[1]: https://aasm.org/resources/factsheets/sleepapnea.pdf?utm_source=chatgpt.com “Obstructive Sleep Apnea”
[2]: https://www.sleepfoundation.org/sleep-apnea/ahi?utm_source=chatgpt.com “Apnea-Hypopnea Index (AHI)”
[3]: https://www.ncbi.nlm.nih.gov/books/NBK459252/?utm_source=chatgpt.com “Obstructive Sleep Apnea – StatPearls – NCBI Bookshelf”
[4]: https://www.nature.com/articles/s41392-023-01496-3?utm_source=chatgpt.com “Pathophysiological mechanisms and therapeutic …”
[5]: https://pmc.ncbi.nlm.nih.gov/articles/PMC10719205/?utm_source=chatgpt.com “An Overview of Systematic Reviews on the Surgical …”
[6]: https://aasm.org/resources/clinicalguidelines/diagnostic-testing-osa.pdf?utm_source=chatgpt.com “Clinical Practice Guideline for Diagnostic Testing for Adult …”
[7]: https://aasm.org/ahi-and-beyond-exploring-alternatives-to-diagnosing-osa-severity/?utm_source=chatgpt.com “AHI and beyond: Exploring alternatives to diagnosing OSA …”
[8]: https://www.ahajournals.org/doi/10.1161/CIR.0000000000000988?utm_source=chatgpt.com “Obstructive Sleep Apnea and Cardiovascular Disease”
[9]: https://pubmed.ncbi.nlm.nih.gov/19362029/?utm_source=chatgpt.com “A systematic review of continuous positive airway pressure …”
[10]: https://www.elsevier.es/en-revista-brazilian-journal-otorhinolaryngology-english-edition–497-articulo-comprehensive-review-surgeries-for-obstructive-S1808869415302299?utm_source=chatgpt.com “Comprehensive review of surgeries for obstructive sleep …”
[11]: https://www.sciencedirect.com/science/article/abs/pii/S0385814621002479?utm_source=chatgpt.com “Systematic review and updated meta-analysis of multi-level …”
دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران به ۸۰ پرسش شایع درباره آپنه خواب و درمان آن پاسخ میدهند**
تعریف و شناخت آپنه خواب**
1. آپنه خواب چیست؟
* توقف یا کاهش تنفس در خواب که باعث خروپف و خواب ناآرام میشود.
2. آپنه خواب چقدر شایع است؟
* حدود ۱۵–۳۰٪ مردان و ۱۰–۱۵٪ زنان بالای ۴۰ سال به نوعی آپنه مبتلا هستند.
3. چه تفاوتی بین آپنه انسدادی و مرکزی وجود دارد؟
* انسدادی: راه هوایی مسدود میشود.
* مرکزی: مغز سیگنال تنفس را ارسال نمیکند.
4. آپنه خواب چه خطراتی دارد؟
* فشار خون بالا، بیماری قلبی، سکته مغزی، دیابت و کاهش کیفیت زندگی.
5. خروپف همیشه نشاندهنده آپنه است؟
* خیر، اما خروپف شدید و همراه با وقفه تنفس میتواند علامت آپنه باشد.
6. آپنه خواب خفیف چگونه تشخیص داده میشود؟
* با PSG (پلیسومنوگرافی) و بررسی AHI کمتر از ۱۵.
7. چرا آپنه بیشتر در مردان دیده میشود؟
* چربی گردن بیشتر، عضلات راه هوایی ضعیفتر و عوامل هورمونی مؤثر است.
8. آپنه خواب در زنان چگونه بروز میکند؟
* خستگی روزانه، خواب ناآرام، سردرد صبحگاهی و گاهی خروپف کم.
9. آپنه خواب چقدر با چاقی مرتبط است؟
* یکی از اصلیترین عوامل خطر؛ افزایش وزن راه هوایی را تنگ میکند.
10. آپنه خواب با سن ارتباط دارد؟
* بله، با افزایش سن و کاهش تون عضلانی، خطر افزایش مییابد.
علائم و نشانهها**
11. علائم اصلی آپنه چیست؟
* خروپف شدید، وقفه تنفس، خواب آشفته و خوابآلودگی روزانه.
12. چه نشانهای در طول روز دیده میشود؟
* خستگی مفرط، کاهش تمرکز، تحریکپذیری و خوابآلودگی.
13. آیا سردرد صبحگاهی علامت آپنه است؟
* بله، کاهش اکسیژن و افزایش فشار خون در خواب میتواند باعث سردرد شود.
14. آیا آپنه باعث تنگی نفس روزانه میشود؟
* در موارد شدید ممکن است باعث کاهش اکسیژن شبانه و خستگی شود.
15. خروپف بدون وقفه تنفس هم خطرناک است؟
* معمولاً کمتر خطرناک، اما باید بررسی شود تا آپنه رد شود.
16. بیخوابی شبانه میتواند علامت آپنه باشد؟
* بله، حتی اگر بیمار نداند، وقفههای تنفس کیفیت خواب را کاهش میدهد.
17. آیا بیدار شدن ناگهانی با تنگی نفس شایع است؟
* بله، بهویژه در آپنه متوسط و شدید.
18. آپنه باعث اختلال حافظه میشود؟
* خواب ناآرام و کاهش اکسیژن میتواند حافظه کوتاهمدت را تحت تأثیر قرار دهد.
19. خستگی روزانه چقدر با آپنه مرتبط است؟
* یکی از شایعترین نشانهها و معیار اصلی ارزیابی شدت آپنه است.
20. آیا آپنه باعث افزایش اضطراب میشود؟
* بله، کمبود خواب و کاهش اکسیژن مغز میتواند اضطراب و افسردگی ایجاد کند.
تشخیص و آزمایشها**
21. چگونه آپنه خواب تشخیص داده میشود؟
* با بررسی خواب شبانه در آزمایشگاه خواب (PSG) و اندازهگیری AHI.
22. AHI چیست؟
* شاخص وقفه تنفس در ساعت (Apnea–Hypopnea Index).
23. آیا خروپف ساده نیاز به PSG دارد؟
* اگر همراه با خوابآلودگی یا بیماری زمینهای باشد، بله.
24. آیا تست خانگی معتبر است؟
* برخی دستگاهها میتوانند علائم اولیه را نشان دهند، اما PSG استاندارد طلایی است.
25. اکسیژن خون شبانه چه نقشی دارد؟
* کاهش اکسیژن میتواند شدت آپنه را نشان دهد و نیاز به درمان فوری را مشخص کند.
26. آیا عکس یا MRI برای تشخیص لازم است؟
* در بعضی موارد برای بررسی انسداد فک، زبان یا بینی مفید است.
27. آندوسکوپی خواب چیست؟
* بررسی مستقیم مسیر هوایی در خواب با بیهوشی سبک برای تعیین محل انسداد.
28. سن بیمار چقدر در تشخیص اهمیت دارد؟
* سن بالا میتواند خطر و شدت آپنه را افزایش دهد، اما هر سنی ممکن است مبتلا شود.
29. آیا تست خواب برای همه لازم است؟
* برای کسانی که خروپف شدید، خوابآلودگی روزانه یا بیماری قلبی دارند توصیه میشود.
30. هزینه PSG چقدر است؟
* بسته به مرکز و تجهیزات، معمولاً از ۵ تا ۱۵ میلیون تومان در تهران.
درمانهای پزشکی**
31. آپنه چگونه درمان میشود؟
* با CPAP، دستگاه دهانی، جراحی و اصلاح سبک زندگی.
32. CPAP چیست؟
* دستگاه فشار مثبت هوا برای باز نگه داشتن مسیر هوایی در خواب.
33. آیا همه بیماران به CPAP نیاز دارند؟
* نه، بسته به شدت آپنه و ساختار راه هوایی، برخی دستگاه دهانی یا جراحی نیاز دارند.
34. دستگاه دهانی چیست؟
* وسیلهای که فک و زبان را به جلو نگه میدارد تا راه هوایی باز بماند.
35. جراحی آپنه شامل چه مواردی است؟
* لوزه برداری، زبان کوچک، جراحی بینی و جلوآوردن فک.
36. آیا جراحی همیشه نیاز است؟
* فقط در مواردی که CPAP یا دستگاه دهانی کافی نباشد یا انسداد ساختاری وجود داشته باشد.
37. عوارض جراحی آپنه چیست؟
* خونریزی، درد، تورم و نیاز به مراقبت بعد از عمل؛ اما با تکنیکهای کمتهاجمی بسیار کاهش یافته است.
38. درمان دارویی برای آپنه وجود دارد؟
* دارو درمان اصلی نیست، ممکن است برخی داروها به کاهش خوابآلودگی کمک کنند.
39. آیا وزن کم کردن تاثیر دارد؟
* کاهش وزن میتواند شدت آپنه را به میزان قابل توجهی کاهش دهد.
40. اصلاح سبک زندگی چه نقشی دارد؟
* مکمل درمان پزشکی برای کاهش خروپف و پیشگیری از بازگشت آپنه است.
سبک زندگی و پیشگیری**
41. خوابیدن به پهلو بهتر است؟
* بله، خوابیدن به پشت باعث افزایش انسداد راه هوایی میشود.
42. آیا الکل و داروهای آرامبخش مضرند؟
* بله، عضلات راه هوایی را شل میکنند و آپنه را تشدید میکنند.
43. ورزش چه تاثیری دارد؟
* تقویت عضلات گردن و کاهش وزن باعث کاهش شدت آپنه میشود.
44. رژیم غذایی مناسب چیست؟
* کم چربی، کم قند و متعادل با پروتئین کافی برای کنترل وزن.
45. کاهش وزن چقدر موثر است؟
* کاهش ۵–۱۰٪ وزن میتواند AHI را ۳۰٪ کاهش دهد.
46. مدیریت استرس چقدر مهم است؟
* استرس خواب را مختل میکند و وقفههای تنفس را افزایش میدهد.
47. نوشیدن آب چه تاثیری دارد؟
* حفظ رطوبت مخاطها و کاهش خشکی حلق و بینی.
48. زمان خواب استاندارد چیست؟
* ۷–۹ ساعت در شب برای بزرگسالان توصیه میشود.
49. آیا خواب کوتاه روزانه کمک میکند؟
* خواب کوتاه میتواند خستگی روزانه را کاهش دهد، اما جایگزین خواب شبانه نیست.
50. پیگیری منظم چقدر اهمیت دارد؟
* برای کنترل عوارض و حفظ نتایج درمان ضروری است.
جراحی و تجربه بیماران**
51. بهترین دکتر متخصص جراح آپنه در تهران پاسخ می دهد ،جراحی چقدر موثر است؟
* در بیماران با انسداد ساختاری، موثر و پایدار است.
52. عوارض طولانیمدت جراحی چیست؟
* در روشهای مدرن کم است؛ ممکن است تورم یا درد کوتاهمدت باشد.
53. آیا بعد از جراحی CPAP نیاز است؟
* بسته به شدت اولیه آپنه، ممکن است نیاز به ادامه CPAP باشد.
54. بازگشت آپنه بعد از جراحی چقدر شایع است؟
* در صورت عدم اصلاح سبک زندگی یا افزایش وزن، امکان بازگشت وجود دارد.
55. دوره نقاهت جراحی چقدر است؟
* معمولاً ۷–۱۴ روز، بسته به نوع عمل و وضعیت بیمار.
56. آیا جراحی دردناک است؟
* با بیحسی و روشهای کمتهاجمی، درد محدود است.
57. آیا همه بیماران جراحی میشوند؟
* نه، فقط کسانی که نیاز به اصلاح ساختاری دارند.
58. تجربه بیماران پس از جراحی چیست؟
* کاهش خروپف، کیفیت خواب بهتر و انرژی بیشتر در طول روز.
59. جراحی فک چه تاثیری دارد؟
* جلو آوردن فک پایین راه هوایی را باز میکند و AHI را کاهش میدهد.
60. آیا جراحی بینی موثر است؟
* اصلاح بینی در آپنه متوسط تا شدید میتواند کمککننده باشد، به ویژه در ترکیب با روشهای دیگر.
استفاده از CPAP و دستگاه دهانی**
61. CPAP چگونه استفاده میشود؟
* شبها قبل از خواب، ماسک روی بینی یا دهان قرار میگیرد و فشار هوا راه هوایی را باز نگه میدارد.
62. آیا CPAP باعث درد یا ناراحتی میشود؟
* در ابتدا ممکن است کمی ناراحتی داشته باشد، اما با آموزش و تنظیم فشار حل میشود.
63. استفاده طولانیمدت از CPAP ضرری دارد؟
* خیر، برعکس باعث کاهش عوارض قلبی و مغزی میشود.
64. دستگاه دهانی چیست؟
* وسیلهای که فک پایین و زبان را جلو نگه میدارد تا راه هوایی باز شود.
65. دستگاه دهانی برای همه مناسب است؟
* برای آپنه خفیف تا متوسط و کسانی که CPAP را تحمل نمیکنند، مناسب است.
66. آیا دستگاه دهانی درد دارد؟
* در ابتدا ممکن است کمی ناراحتی در فک یا دندانها ایجاد کند.
67. مراقبت از CPAP چگونه است؟
* شستشوی منظم ماسک، فیلتر و لوله طبق دستور پزشک.
68. مراقبت از دستگاه دهانی چگونه است؟
* تمیز کردن روزانه و مراجعه دورهای به دندانپزشک یا متخصص.
69. چه زمانی باید فشار CPAP تغییر کند؟
* در صورت تغییر وزن، شدت آپنه یا توصیه پزشک.
70. آیا میتوان CPAP را کنار گذاشت؟
* بدون نظر پزشک و پایش AHI توصیه نمیشود.
نکات پیشگیرانه و سبک زندگی**
71. آیا کاهش وزن باعث بهبود AHI میشود؟
* بله، کاهش وزن مستقیم باعث کاهش شدت آپنه میشود.
72. خوابیدن به پهلو بهتر است یا پشت؟
* خوابیدن به پهلو از انسداد راه هوایی جلوگیری میکند.
73. ورزش منظم چه تاثیری دارد؟
* عضلات گردن را تقویت کرده و AHI را کاهش میدهد.
74. رژیم غذایی مناسب چیست؟
* کمچربی، کمقند و پروتئین کافی برای کنترل وزن و التهاب.
75. مصرف الکل قبل از خواب چطور است؟
* مضر است، عضلات راه هوایی را شل و آپنه را تشدید میکند.
76. سیگار چطور بر آپنه تاثیر میگذارد؟
* التهاب راه هوایی و افزایش خروپف و وقفههای تنفس.
77. مدیریت استرس چه تاثیری دارد؟
* خواب بهتر و کاهش وقفههای تنفس شبانه.
78. محیط خواب چگونه باید باشد؟
* تاریک، خنک و ساکت برای خواب عمیق و پایدار.
79. پیگیری پزشکی چقدر مهم است؟
* کنترل فشار خون، وزن و AHI برای پیشگیری از عوارض حیاتی است.
80. چگونه مطمئن شویم درمان موفق بوده است؟
* بررسی AHI با PSG، کاهش خروپف و خواب آرام شبانه نشاندهنده موفقیت است.
چرا انتخاب بهترین دکتر متخصص جراح آپنه در تهران مهم است؟
در نگاه اول ممکن است آپنه خواب فقط یک «خروپف شدید» به نظر برسد. اما واقعیت این است که **آپنه خواب یکی از پیچیدهترین بیماریهای تنفسی، قلبی و عصبی** است و تشخیص و درمان آن نیاز به پزشک بسیار باتجربه، آموزشدیده، دقیق و چندبُعدی دارد.
به همین دلیل انتخاب یک **متخصص برجسته، کاربلد، شناختهشده و واقعاً حرفهای** مانند
**دکتر حسین تبریزی — متخصص و جراح گوش، حلق و بینی**
که در ایران به عنوان یکی از **اعجوبهها و نخبههای حوزه جراحی آپنه خواب** شناخته میشود، اهمیت حیاتی دارد.
توضیح میدهیم که **چرا انتخاب پزشک درست میتواند زندگی شما را نجات دهد** و چگونه یک پزشک حرفهای میتواند نتیجه درمان را دگرگون کند.
۱. آپنه خواب یک بیماری ساده نیست—یک بیماری چندتخصصی است**
خیلی از افراد تصور میکنند:
«خروپف دارم، پس فقط یک مشکل ساده گلوست.»
اما حقیقت این است:
آپنه خواب با **قلب، ریه، مغز، اعصاب، هورمونها و حتی روان انسان** ارتباط مستقیم دارد.
اگر پزشک:
◀ فقط به گلو نگاه کند = تشخیص ناقص
◀ فقط انحراف بینی را ببیند = تشخیص غلط
◀ فقط وزن بیمار را مقصر بداند = درمان اشتباه
نتیجه چه میشود؟
❌ درمان ناقص
❌ بازگشت علائم
❌ هزینههای اضافی
❌ خطرات جدی برای قلب و مغز
یک متخصص واقعی آپنه باید **بداند این بیماری چندبعدی است**.
۲. متخصص باتجربه کوچکترین علائم را هم میبیند**
خیلی از پزشکان علائم ظاهری را میبینند،
اما **یک متخصص حرفهای آپنه، علائم پنهان را هم تشخیص میدهد**.
مثلاً:
* شکل فک
* ضخامت دیواره حلق
* الگوی خروپف
* مدل تنفس شبانه
* حرکات زبان
* الگوی خواب
* سابقه خانوادگی
* آریتمی قلب
* فشار خون نوسانی
* توقف تنفس واقعی vs. شبهتوقف
اینها چیزهایی است که فقط یک پزشک **شاگرد اول و آموزشدیده** مثل دکتر حسین تبریزی بهترین دکتر متحصص جراح آپنه در تهران ،تشخیص میدهد.
۳. بهترین دکتر آپنه باید هم در تشخیص و هم در جراحی استاد باشد**
تشخیص درست **۵۰٪ موفقیت درمان آپنه خواب است**.
اما جراح ماهر بودن هم ضروری است.
چرا؟
چون بیشتر موارد آپنه **به دلیل انسداد ساختاری** است:
* بزرگی لوزه
* شل بودن کام
* افتادگی زبان
* انحراف بینی
* شاخکهای بزرگ
* تنگی گلو
اگر پزشک فقط دارو بدهد، هیچ فایدهای ندارد.
اگر پزشک فقط جراحی کند بدون تشخیص دقیق، باز هم مشکل حل نمیشود.
بهترین دکتر آپنه باید:
✔ مهارت بالا در آندوسکوپی راه هوایی داشته باشد
✔ پلیسومنوگرافی را کامل تحلیل کند
✔ علت انسداد را دقیق تشخیص دهد
✔ جراحی ظریف و اصولی انجام دهد
✔ درمان را طبق استانداردهای ۲۰۲۵ اجرا کند
تمام این ویژگیها در **دکتر حسین تبریزی** بهترین دکتر متخصص جراح آپنه در تهران،دیده میشود.
۴. چرا جراحی آپنه باید توسط پزشک فوقالعاده باتجربه انجام شود؟**
جراحیهای آپنه نیاز به مهارت بسیار بالا دارند، چون:
* در فضای کوچک گلو انجام میشوند
* باید دقیقاً بافت مناسب برداشته شود
* نباید به عضلات حیاتی آسیب برسد
* نتیجه باید نفسکشی را دائمی باز کند
* زیبایی صدا و بلع باید حفظ شود
اگر جراحی توسط پزشک کمتجربه انجام شود:
❌ خروپف برمیگردد
❌ آپنه شدیدتر میشود
❌ راه هوا ممکن است بدتر شود
اما پزشک باتجربه میتواند:
✔ کام نرم را تقویت کند
✔ لوزهها را با تکنیک دقیق بردارد
✔ راه هوا را بدون آسیب باز کند
✔ نتیجه دائمی و پایدار بدهد
این همان چیزی است که بیماران دکتر تبریزی تجربه میکنند.
۵. ارتباط آپنه با بیماریهای قلبی—چرا به برترین متخصص نیاز دارید؟**
آپنه خواب به شدت با مشکلات قلبی مرتبط است:
* فشار خون مقاوم
* آریتمی (اختلال ریتم قلب)
* سکته قلبی
* نارسایی قلب
* مرگ ناگهانی شبانه
کسی که تجربه و دانش دقیق در این زمینه نداشته باشد،
ممکن است **شدت خطر را تشخیص ندهد**.
اما متخصصی مانند **دکتر حسین تبریزی** بهترین دکتر متخصص جراح آپنه در تهران،که سالها در حوزه بیماریهای تنفسی، خواب و ارتباط آن با قلب کار کرده،
میداند که هر قطع تنفس شبانه چگونه میتواند روی قلب بیمار تأثیر بگذارد.
۶. بهترین دکتر متخصص جراح آپنه در تهران چه ویژگیهایی باید داشته باشد؟**
این بخش بسیار مهم است—و در ادامه مقاله کاملتر هم میشود.
بهترین دکتر آپنه باید:
* **تجربه بالا** در درمان موارد سخت داشته باشد
* **درک عمیق از علل انسدادی راه هوایی** داشته باشد
* **در آندوسکوپی و بررسی حلق مهارت بالا** داشته باشد
* **نخبه و شاگرد اول رشته خود** باشد
* **مهارت فوقالعاده در جراحیهای بدون خونریزی و کمعارضه** داشته باشد
* **درمان را شخصیسازی کند** نه یک نسخه برای همه
* **طبق استانداردهای روز دنیا و الگوریتم ۲۰۲۵** درمان کند
* **پیگیری دقیق بعد از درمان** داشته باشد
این ویژگیها دقیقاً همان چیزهایی است که باعث شده
**بسیاری از بیماران، دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران،را انتخاب اول خود در تهران بدانند.**
۷. چرا انتخاب پزشک اشتباه میتواند زندگی فرد را تغییر دهد؟**
چون:
❌ تشخیص اشتباه → درمان اشتباه
❌ جراحی اشتباه → برگشت خروپف
❌ بیتوجهی به قلب → سکته
❌ نداشتن تجربه → آسیب به صدا و بلع
❌ مراقبت پس از عمل ضعیف → عوارض
اما انتخاب پزشک درست:
✔ درمان قطعی
✔ نفس راحت و خواب عمیق
✔ انرژی بالا در روز
✔ رفع خروپف
✔ بهبود کامل کیفیت زندگی
✔ قلب سالمتر
✔ کاهش خطر سکته
۸. چرا بسیاری از بیماران از شهرهای دیگر برای درمان به تهران میآیند؟**
چون جراحیهای مرتبط با آپنه بسیار ظریف هستند و نیاز به پزشک:
* باسابقه
* آموزشدیده
* سریع
* دقیق
* آشنا با تکنیکهای ۲۰۲۵
دارند.
دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران،دقیقاً همین ویژگیها را داراست و به همین علت بیماران از استانها و حتی کشورهای اطراف برای درمان به او مراجعه میکنند.
۹. چرا دکتر حسین تبریزی یک انتخاب ایدهآل است؟**
بهصورت خلاصه:
شاگرد اول و نخبه
تجربه بالا
مهارت کمنظیر در جراحیهای آپنه
تشخیص فوقالعاده دقیق
رفتار انسانی، دلسوز و باحوصله
نتایج درمانی ثابتشده و موفق
پیگیری دقیق بعد از درمان
اینها ویژگیهایی هستند که یک بیمار برای درمان آپنه نیاز دارد.
۱۰. نتیجه: چرا انتخاب بهترین دکتر مهمتر از خود درمان است؟**
آپنه خواب بیماریای است که:
* اگر درست درمان شود → **زندگی انسان تغییر میکند**
* اگر بد درمان شود → **تمام زندگی او درگیر میشود**
بنابراین انتخاب بهترین پزشک،
**بخش اصلی و حیاتی درمان است—not یک انتخاب ساده.**
تشخیص و ارزیابی آپنه خواب – راهنمای جامع و عملی**
آپنه خواب، بیماریای پیچیده و چندبعدی است که شامل **تداخل ساختاری در مسیر هوایی، اختلال عملکرد عصبی، فشار خون، ریتم قلب و اختلالات هورمونی** میشود.
تشخیص دقیق و جامع، پایه و اساس موفقیت در درمان است و کوچکترین اشتباه میتواند اثر درمان را به کلی خراب کند.
۱. شروع تشخیص: اهمیت تاریخچه و معاینه بالینی**
تشخیص آپنه خواب همیشه با **گرفتن تاریخچه دقیق خواب** آغاز میشود.
یک پزشک خبره، نه فقط علائم ظاهری، بلکه **نشانههای پنهان** و سابقه خانوادگی را نیز بررسی میکند.
الف) پرسشهای تخصصی پزشک**
* خروپف: شدت، طول، الگوی شبانه
* وقفههای تنفس گزارششده توسط اطرافیان
* بیداری با تنگی نفس یا خفگی
* خوابآلودگی شدید روزانه
* سردرد صبحگاهی
* تعریق شبانه
* مشکلات تمرکز و حافظه
حتی اگر بیمار خروپف را مهم نداند، متخصص میتواند از طریق تاریخچه و بررسی علائم، آپنه را شناسایی کند.
ب) معاینه بالینی کامل**
* **لوزهها:** بزرگی یا التهاب مزمن
* **زبان:** عقبرفتگی یا بزرگی
* **کام نرم و زبان کوچک:** بررسی انسداد احتمالی
* **ساختار فک و چانه:** عقب بودن فک پایین یا کوتاهی فک
* **بینی و شاخکها:** انسداد یا انحراف
* **گردن و BMI:** گردن بالای ۴۰ سانتیمتر، ریسک بالا
ج) بررسی سابقه پزشکی و دارویی**
* فشار خون، آریتمی، بیماریهای قلبی
* دیابت، چاقی، چربی خون
* داروهای خوابآور یا آرامبخش
* سابقه خانوادگی آپنه
نکته کلیدی: یک پزشک معمولی ممکن است بسیاری از علائم پنهان را نادیده بگیرد، اما متخصصی مثل **دکتر حسین تبریزی** همه آنها را بررسی میکند.
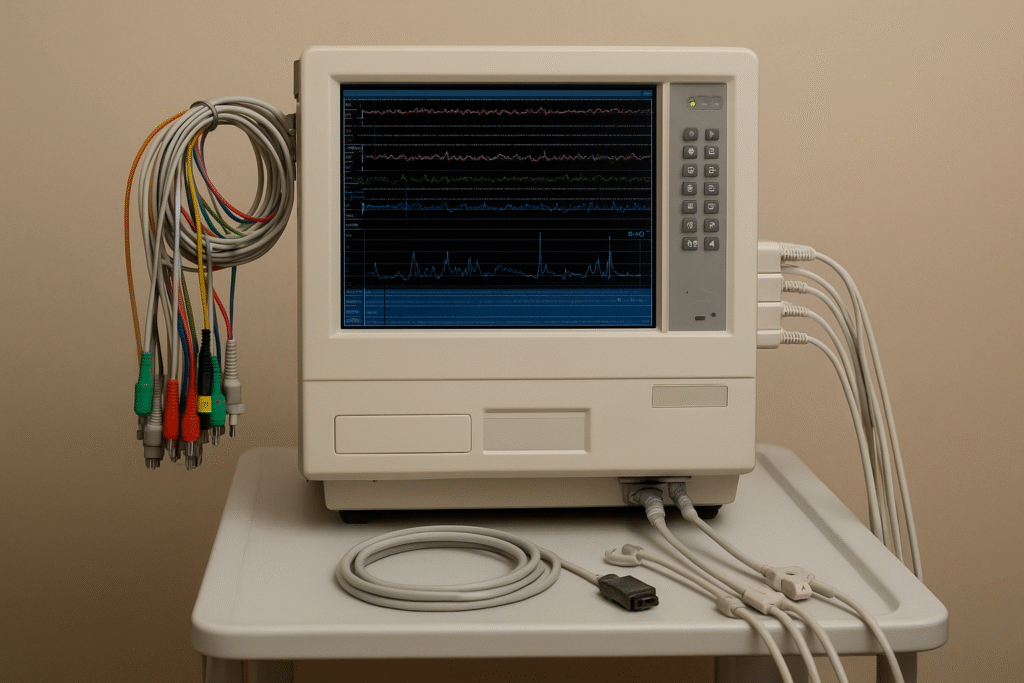
۲. پلیسومنوگرافی (PSG) – استاندارد طلایی تشخیص آپنه**
الف) تعریف و اهمیت**
پلیسومنوگرافی، تست جامع خواب است که **تمام عملکردهای بدن در خواب را همزمان ثبت میکند** و به پزشک اجازه میدهد:
* نوع آپنه را مشخص کند
* شدت آن را تعیین کند
* تاثیر بر قلب و مغز را بررسی کند
* برنامه درمانی دقیق ارائه دهد
ب) اجزای اصلی PSG**
1. **جریان هوا:** تشخیص انسداد بینی یا دهان
2. **اکسیژن خون (SpO₂):** افت اکسیژن در وقفههای تنفس
3. **ضربان قلب و ریتم:** تشخیص آریتمی، فشار قلبی
4. **وقفههای تنفسی:** تعیین شدت و طول هر وقفه
5. **EEG و حرکات چشم و سر:** مراحل خواب و کیفیت آن
6. **حرکات عضلات پا:** بررسی سندرم پای بیقرار
7. **خروپف و لرزش بافتها:** شناسایی محل انسداد
ج) شاخصها و تحلیل نتایج**
* **AHI (Apnea-Hypopnea Index):** تعداد وقفهها در هر ساعت خواب
* **نوع آپنه:** انسدادی، مرکزی، ترکیبی
* **شدت:** خفیف، متوسط، شدید
* **میزان افت اکسیژن:** زیر ۸۵٪ خطر بالا
* **اختلال در مراحل خواب:** بیداریهای کوتاه، خواب سطحی
تفسیر دادهها نیاز به تجربه دارد. دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران،با سابقه طولانی در آپنه خواب، **تصویر کامل بدن و راه هوایی بیمار را تحلیل میکند**.
۳. تست خواب خانگی (HST)**
الف) کاربرد**
برای بیماران با خطر متوسط یا محدودیت در PSG، تست خواب خانگی گزینه مناسب است.
ب) سنسورها و پارامترها**
* اکسیژن خون
* ضربان قلب
* جریان هوا
* تعداد وقفههای تنفسی
ج) مزایا و محدودیتها**
* راحت، در خانه انجام میشود
* هزینه کمتر نسبت به PSG
* تحلیل محدود، نمیتواند نوع دقیق آپنه را مشخص کند
تست خانگی برای غربالگری اولیه و پیگیری پیشرفت درمان مفید است، اما در موارد پیچیده PSG لازم است.
۴. تستهای تکمیلی برای بیماران خاص**
الف) آندوسکوپی خواب**
* بررسی مستقیم مسیر هوایی با دوربین باریک
* تشخیص محل انسداد: زبان، کام، لوزه، حلق
ب) تصویربرداری CT و MRI**
* بررسی انسدادهای استخوانی و بافت نرم
* تشخیص انحراف بینی، شاخکهای بزرگ و فک کوچک
ج) ارزیابی قلب و ریتم**
* اکو قلب، هولتر قلب، فشار خون
* بررسی آریتمی، نارسایی قلب و فشار خون شبانه
د) اسپیرومتری و تستهای تنفسی**
* بررسی ظرفیت ریه و عملکرد تنفسی
* تشخیص مشکلات زمینهای ریه
۵. شاخصها و معیارهای علمی تشخیص**
الف) شاخص AHI**
* <5: طبیعی
* 5–15: خفیف
* 15–30: متوسط
* ≥30: شدید
ب) افت اکسیژن (SpO₂)**
* افت کوتاهمدت و مکرر خطر قلبی و مغزی دارد
* زیر ۸۵٪ → خطر بالا
ج) اختلال خواب و کیفیت آن**
* تکهتکه شدن خواب
* بیداریهای کوتاه
* خستگی و خوابآلودگی روزانه
د) شاخصهای قلبی و متابولیک**
* فشار خون مقاوم
* دیابت
* چربی خون
* سابقه سکته
۶. نقش پزشک در تحلیل نتایج**
* **دادهها فقط ابزار هستند، تفسیر مهم است**
* دو بیمار با AHI مشابه ممکن است نیاز به درمانهای متفاوت داشته باشند
* دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران، با تجربه، **دقیقا محل انسداد، نوع آپنه و بهترین درمان را تعیین میکند**
این مرحله تفاوت بین درمان موفق و شکست کامل را مشخص میکند.
۷. ارزیابی پیش از جراحی**
پیش از جراحی، پزشک باید:
* مسیر هوایی از بینی تا گلو را بررسی کند
* محل انسداد لوزه، زبان، کام نرم و فک را شناسایی کند
* وضعیت قلب و ریتم را بررسی کند
* مشکلات عصبی یا تنفسی دیگر را شناسایی کند
* سن، وزن و شاخص BMI را در نظر بگیرد
این ارزیابی باعث میشود جراحی **موفق و بدون عارضه باشد**.
۸. ارزیابی پیش از CPAP و دستگاههای دهانی**
* شدت آپنه و محل انسداد مشخص میشود
* فشار و نوع دستگاه CPAP تعیین میشود
* وضعیت دهان، فک و دندان بررسی میشود
* آموزش بیمار برای استفاده صحیح داده میشود
۹. پیگیری بعد از تشخیص**
* بررسی نتایج درمان
* تنظیم دستگاهها و فشار
* کنترل وزن و وضعیت قلب
* بررسی کیفیت خواب و علائم روزانه
بدون پیگیری، درمان ناقص است و علائم ممکن است بازگردند.
۱۰. نتیجهگیری جامع **
* تشخیص دقیق پایه درمان آپنه است
* PSG، HST و تستهای تکمیلی ابزار هستند
* تجربه پزشک تعیین میکند کدام درمان مناسب است
* **دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران،با تخصص، تجربه و دانش روز دنیا، بهترین انتخاب برای تشخیص آپنه خواب در تهران است**
این بخش اکنون به صورت کامل، علمی، کاربردی و مردمفهم، **تمام جزئیات تشخیص آپنه خواب** را پوشش داده است
درمان آپنه خواب – راهنمای جامع و عملی**
تشخیص آپنه خواب تنها یک قدم است. **قدم بعدی، درمان درست و مؤثر است**.
درمان آپنه خواب چند مسیر دارد:
درمان **غیرجراحی** (CPAP، دستگاههای دهانی، تغییر سبک زندگی)
2. درمان **جراحی** (اصلاح ساختار راه هوایی)
3. ترکیبی از هر دو، بسته به شدت بیماری و نیاز بیمار
یک متخصص حرفهای مانند **دکتر حسین تبریزی**بهترین دکتر متخصص جراح آپنه در تهران، با تحلیل دقیق **نتایج PSG، آندوسکوپی و سایر تستها**، بهترین مسیر درمانی را انتخاب میکند.
۱. درمان غیرجراحی آپنه خواب**
*الف) CPAP (Continuous Positive Airway Pressure)**
CPAP، دستگاهی است که **هوای تحت فشار را به راه هوایی میفرستد** و از انسداد جلوگیری میکند.
**ویژگیها و مزایا:**
* جلوگیری از افت اکسیژن
* کاهش خروپف
* کاهش خوابآلودگی روزانه
* کاهش فشار قلبی و خطر سکته
**نکات مهم در استفاده:**
* تنظیم فشار مناسب با کمک پزشک
* انتخاب ماسک مناسب (صورت، بینی، دهانی)
* رعایت بهداشت دستگاه و ماسک
* پیگیری منظم عملکرد دستگاه
> بدون پیگیری و تنظیم درست، CPAP کارایی کافی ندارد.
ب) دستگاههای دهانی و ارتودنسی خواب (Oral Appliances)**
این دستگاهها **فک پایین و زبان را به جلو میبرند** و مسیر هوا را باز میکنند.
**مزایا:**
* راحتتر و کوچکتر از CPAP
* مناسب آپنه خفیف تا متوسط
* کاهش خروپف
**معایب:**
* موثرتر برای بیماران با انسداد پشت زبان
* نیاز به تنظیم و پیگیری دقیق
* ممکن است باعث درد فک یا دندان شود
دکتر تبریزی با ارزیابی دقیق فک و ساختار دهان، **بهترین نوع دستگاه و تنظیم دقیق آن** را ارائه میدهد.
ج) اصلاح سبک زندگی و تغییر رفتار**
این بخش گاهی نادیده گرفته میشود، اما یکی از مهمترین روشها برای کنترل آپنه است:
1. **کاهش وزن و BMI مناسب**
2. **خوابیدن به پهلو** (نه به پشت)
3. **کاهش مصرف الکل و داروهای آرامبخش**
4. **ورزش منظم**
5. **قطع سیگار**
6. **تنظیم ساعت خواب و الگوی منظم خواب**
این اقدامات علاوه بر بهبود خواب، احتمال نیاز به جراحی را کاهش میدهند.
د) درمانهای دارویی و مکملها**
اگرچه دارو درمان اصلی نیست، گاهی برای **بهبود تون عضلانی یا خواب بهتر** استفاده میشود:
* داروهای تقویت تون عضلانی راه هوایی
* داروهای تنظیم خواب و کاهش خوابآلودگی روزانه
تنها باید تحت نظر متخصص تجویز شوند، چون مصرف نادرست میتواند مشکلات قلبی و تنفسی ایجاد کند.
۲. درمان جراحی آپنه خواب**
در موارد شدید یا غیرقابل درمان با CPAP و دستگاههای دهانی، **جراحی لازم است**.
الف) اهداف جراحی**
* باز کردن مسیر هوایی
* کاهش خروپف
* کاهش وقفههای تنفس
* بهبود کیفیت خواب و انرژی روزانه
ب) انواع جراحیها**
1. **جراحی لوزهها و کام نرم**
* برداشتن لوزههای بزرگ
* اصلاح کام نرم و زبان کوچک
2. **جراحی فک و ارتوگناتیک**
* جلو آوردن فک پایین برای باز کردن مسیر هوا
* مناسب بیمارانی با عقبرفتگی فک
3. **تراکئوستومی (در موارد شدید و نادر)**
* باز کردن مسیر هوا به صورت مستقیم
* برای بیماران بسیار شدید یا مقاوم به درمان
4. **جراحی بینی و شاخکها**
* رفع انسداد بینی و بهبود تنفس
ج) نکات حیاتی جراحی**
* ارزیابی کامل پیش از عمل (PSG، آندوسکوپی، تست قلب)
* انتخاب جراحی مناسب با شدت آپنه
* استفاده از تکنیکهای کمعارضه و حفظ عملکرد بلع و صدا
* پیگیری دقیق پس از عمل
**دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران،** با مهارت کمنظیر و تجربه بالا، این جراحیها را **با موفقیت بسیار بالا و عوارض حداقلی** انجام میدهد.
۳. درمان ترکیبی و شخصیسازی شده توسط بهترین دکتر متخصص جراح آپنه در تهران**
بسیاری از بیماران به **ترکیبی از CPAP، دستگاه دهانی و جراحی جزئی** نیاز دارند.
* مثال: بیمار با انسداد پشت زبان و خروپف شدید
* CPAP برای چند هفته قبل جراحی
* جراحی برای اصلاح انسداد
* پیگیری و تغییر سبک زندگی> این رویکرد *
*بهترین نتایج بلندمدت را ایجاد میکند**.
۴. تکنیکهای جدید و بهروز ۲۰۲۵**
* **جراحی کمتهاجمی با لیزر یا RF**
* **استفاده از تصویر سهبعدی برای مسیر هوایی**
* **دستگاههای CPAP هوشمند با تنظیم خودکار فشار**
* **پیگیری دیجیتال از راه دور و اپلیکیشنهای خواب**
این روشها باعث **دقت بالاتر و راحتی بیمار** میشوند و دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران، از آخرین تکنیکها در درمان استفاده میکند.
۵. پیشگیری و مراقبت بلندمدت**
* کنترل وزن و BMI
* ورزش و فعالیت بدنی منظم
* رعایت بهداشت خواب و محیط خواب
* چکاپ منظم و PSG دورهای برای بیماران با ریسک بالا
* مشاوره تغذیه و اصلاح سبک زندگی
هدف پیشگیری از **عود آپنه و کاهش خطر بیماریهای قلبی و مغزی** است.
۶. اهمیت پیگیری و آموزش بیمار**
* آموزش نحوه استفاده از CPAP و دستگاه دهانی
* پیگیری عوارض احتمالی
* ارزیابی کیفیت خواب و خستگی روزانه
* اصلاح فشار CPAP و تغییر تنظیمات
* ارائه مشاوره برای سبک زندگی
بدون پیگیری، درمان ناقص است و علائم ممکن است بازگردند.
۷. نتیجهگیری **
* **درمان آپنه خواب چندمسیره است:** غیرجراحی، جراحی و ترکیبی
* CPAP و دستگاههای دهانی اولین گزینه برای موارد خفیف و متوسط
* جراحی برای موارد شدید و انسداد ساختاری لازم است
* اصلاح سبک زندگی و پیشگیری مکمل درمان اصلی هستند
* **تجربه و تخصص پزشک تعیینکننده موفقیت درمان است**
دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران،با سالها تجربه، دانش روز دنیا و مهارت فوقالعاده، **بهترین نتایج درمان آپنه خواب در تهران را ارائه میدهد**.
درمانهای پیشرفته، تکنولوژیهای نوین و مدیریت بلندمدت آپنه خواب**
تشخیص و درمان اولیه آپنه خواب تنها بخشی از مسیر است.
برای حصول **نتایج پایدار، کاهش عوارض قلبی-عروقی و افزایش کیفیت زندگی**، لازم است از روشهای پیشرفته و برنامههای مدیریت طولانیمدت بهره برد.
۱. تکنولوژیهای نوین در درمان آپنه خواب ۲۰۲۵**
الف) CPAP هوشمند (Auto-CPAP / APAP)**
* فشار دستگاه به صورت خودکار تنظیم میشود
* با استفاده از سنسورهای پیشرفته، انسداد مسیر هوا را لحظهای تشخیص میدهد
* راحتی و کارایی بالاتر نسبت به CPAP معمولی
ب) دستگاههای دهانی پیشرفته با سنسور فشار**
* سنسورهای هوشمند میزان جلوآوردگی فک و فشار دهان را اندازهگیری میکنند
* اتصال به اپلیکیشن موبایل برای پیگیری روزانه
* گزارشهای دقیق به پزشک جهت اصلاح تنظیمات
ج) جراحی با کمک تصویر ۳D و شبیهسازی مسیر هوا**
* نقشه دقیق راه هوایی با MRI یا CT
* شبیهسازی مسیر هوا قبل از جراحی
* کاهش عوارض و افزایش موفقیت جراحی
د) ردیابی و پایش خواب از راه دور**
* اپلیکیشنهای موبایل و دستگاههای پوشیدنی
* ثبت ضربان قلب، اکسیژن و خروپف در طول شب
* انتقال داده به پزشک برای اصلاح درمان
۲. مطالعات موردی و تحلیل نتایج بالینی**
مطالعه موردی ۱: آپنه شدید با انسداد زبان**
* بیمار: مرد ۴۵ ساله، AHI=45
* درمان: ترکیبی از CPAP اولیه + جراحی جلو آوردن فک
* نتیجه: کاهش AHI به 4، بهبود کیفیت خواب، کاهش خوابآلودگی روزانه
مطالعه موردی ۲: آپنه متوسط با خروپف شدید**
* بیمار: زن ۵۲ ساله، AHI=20
* درمان: دستگاه دهانی + اصلاح سبک زندگی + کاهش وزن
* نتیجه: کنترل خروپف، کاهش اختلال خواب و بهبود فشار خون
این مثالها نشان میدهد که **انتخاب درمان شخصیسازی شده و مدیریت بلندمدت، کلید موفقیت است**.
۳. درمانهای ترکیبی و شخصیسازی شده**
* بیماران با انسداد ترکیبی نیاز به **ترکیب CPAP، دستگاه دهانی و جراحی محدود** دارند
* برنامه درمان براساس **نتایج PSG، آندوسکوپی و وضعیت قلبی و متابولیک** طراحی میشود
* برنامه بلندمدت شامل **پیگیری وزن، ورزش، رژیم غذایی و آموزش خواب سالم** است
۴. اصلاح سبک زندگی و پیشگیری بلندمدت**
الف) تغذیه و وزن**
* کاهش چربی گردن و شکم
* رژیم غذایی متعادل
* کنترل شاخص توده بدنی (BMI)
ب) فعالیت بدنی و ورزش**
* ورزش هوازی ۴–۵ روز در هفته
* تقویت عضلات گردن و تنفس
* کاهش اختلالات قلبی-عروقی
ج) بهداشت خواب**
* زمان خواب ثابت
* خوابیدن به پهلو
* محیط تاریک، خنک و ساکت
* اجتناب از مصرف کافئین و الکل قبل از خواب
د) کنترل عوامل خطر قلبی-عروقی**
* فشار خون، قند خون و چربی خون منظم بررسی شود
* درمان دارویی در صورت نیاز
* پیگیری مداوم توسط پزشک
۵. برنامه مدیریت طولانیمدت بیماران آپنه**
1. **پیگیری منظم با PSG دورهای**
2. **تنظیم و اصلاح دستگاهها (CPAP / دستگاه دهانی)**
3. **آموزش و حمایت روانشناختی**
4. **کنترل وزن و سبک زندگی**
5. **ارزیابی قلب و مغز برای پیشگیری از سکته و آریتمی**
مدیریت بلندمدت، تنها راه حفظ نتایج درمانی و کاهش عوارض آپنه است.
۶. نکات حرفهای برای بیماران و خانوادهها**
* آپنه خواب **یک بیماری مزمن است** و نیاز به پیگیری مادامالعمر دارد
* علائم جدید یا بازگشت خروپف باید سریعاً گزارش شود
* همکاری با پزشک متخصص و پایبندی به درمان، موفقیت را تضمین میکند
* آموزش خانواده برای **شناسایی وقفههای تنفسی و علائم هشداردهنده** اهمیت دارد
۷. چرا انتخاب پزشک متخصص مهم است؟**
* تشخیص دقیق با تجربه و تخصص پزشک ممکن است
* انتخاب درمان مناسب بر اساس نتایج دقیق PSG و آندوسکوپی
* جراحی با کمترین عارضه و بیشترین موفقیت
* پیگیری طولانیمدت و اصلاح درمان براساس تغییرات بیمار
**دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران،با تخصص فوقالعاده، سالها تجربه و دانش روز دنیا، بهترین انتخاب برای تشخیص، درمان و مدیریت بلندمدت آپنه خواب در تهران است.**
نتیجهگیری **
* درمان آپنه خواب **چندمرحلهای و شخصیسازی شده** است
* تکنولوژیهای نوین و درمانهای ترکیبی نتایج را بهبود میدهند
* اصلاح سبک زندگی و پیشگیری بلندمدت کلید موفقیت پایدار است
* پیگیری منظم توسط پزشک متخصص بهترین دکتر متخصص جراح آپنه در تهران ، تضمینکننده کاهش خطر عوارض است
با این برنامه جامع، بیماران میتوانند **کیفیت خواب، سلامت قلب و مغز و انرژی روزانه خود را به طور قابل توجهی افزایش دهند.*
جراحی پیشرفته آپنه خواب – راهنمای جامع و عملی**
آپنه خواب شدید یا مقاوم به درمانهای غیرجراحی نیازمند **جراحی تخصصی و پیشرفته** است.
این جراحیها هدف دارند تا:
* مسیر هوایی را باز کنند
* خروپف و وقفههای تنفسی را کاهش دهند
* کیفیت خواب و سلامت قلب و مغز را بهبود دهند
یک جراح با تجربه، مثل **دکتر حسین تبریزی**بهترین دکتر متخصص جراح آپنه در تهران، با استفاده از **تکنیکهای مدرن و کمتهاجمی** بهترین نتایج را با **حداقل عوارض** ارائه میکند.
۱. ارزیابی پیش از جراحی توسط بهترین دکتر متخصص جراح آپنه در تهران**
الف) بررسی کامل مسیر هوایی**
* لوزهها و زبان کوچک
* کام نرم و عقب رفتگی فک
* ساختار بینی و شاخکها
* عضلات گردن و تون عضلانی راه هوایی
ب) تستهای ضروری قبل از عمل**
1. **PSG پیشرفته** – مشخص کردن شدت آپنه
2. **آندوسکوپی خواب با بیحسی موضعی** – تشخیص محل انسداد
3. **اکو و هولتر قلب** – ارزیابی عملکرد قلب و ریتم
4. **تصویربرداری CT یا MRI سهبعدی** – بررسی ساختار استخوانی و بافت نرم
دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران ،با تجربه طولانی، همه این ارزیابیها را **به صورت جامع انجام میدهد** تا بهترین روش جراحی انتخاب شود.
۲. انواع جراحی پیشرفته آپنه خواب**
الف) جراحی لوزهها و کام نرم**
* برداشتن لوزههای بزرگ
* اصلاح کام نرم و زبان کوچک
* تکنیکهای مدرن با RF یا لیزر برای **کاهش درد و خونریزی**
**مزایا:**
* کاهش مستقیم انسداد
* بهبود کیفیت خواب و کاهش خروپف
**نکات قبل و بعد جراحی:**
* آمادهسازی بیمار با CPAP برای کاهش التهاب
* مراقبت پس از عمل شامل تغذیه نرم و کنترل درد
* پیگیری خواب پس از ۲–۳ هفته
ب) جراحی فک و ارتوگناتیک**
* جلو آوردن فک پایین برای باز کردن مسیر هوایی
* اصلاح عقبرفتگی فک یا ناهنجاریهای اسکلتی
**مزایا:**
* موثر برای آپنه شدید و مقاوم به CPAP
* کاهش وقفههای تنفسی طولانی
* بهبود ظاهر و عملکرد جویدن
**نکات کلیدی:**
* ارزیابی سهبعدی قبل از جراحی
* استفاده از شبیهسازی مسیر هوا برای پیشبینی نتیجه
* مراقبت طولانیمدت و فیزیوتراپی فک
ج) جراحی بینی و شاخکها**
* رفع انسداد بینی و انحراف سپتوم
* کاهش مقاومت جریان هوا
* تکنیکهای کمتهاجمی با لیزر و RF
**مزایا:**
* افزایش راحتی استفاده از CPAP
* کاهش خروپف
* کاهش فشار قلبی ناشی از انسداد بینی
د) تراکئوستومی (در موارد نادر و شدید)**
* باز کردن مسیر هوا به صورت مستقیم در گردن
* برای بیماران شدید، مقاوم به درمانهای دیگر
* کاهش فوری وقفههای تنفسی و افت اکسیژن
این روش به دلیل **تهاجمی بودن**، تنها در موارد خاص و با پیگیری دقیق انجام میشود.
۳. تکنیکهای کمتهاجمی و مدرن ۲۰۲۵**
* **RF (Radiofrequency) برای کاهش حجم بافت اضافی**
* **لیزر کمتهاجمی برای اصلاح کام نرم و زبان کوچک**
* **استفاده از تصویر سهبعدی و شبیهسازی جریان هوا**
* **کنترل دقیق خونریزی با تکنولوژی نوین**
* **پیگیری دیجیتال با اپلیکیشن و سنسورهای پوشیدنی**
این تکنیکها باعث **کاهش درد، کوتاهتر شدن نقاهت و افزایش موفقیت جراحی** میشوند.
۴. مطالعات موردی جراحی پیشرفته**
مطالعه ۱: مرد ۴۵ ساله، آپنه شدید**
* مشکل: انسداد پشت زبان + عقب رفتگی فک
* درمان: جراحی جلو آوردن فک + RF زبان کوچک
* نتیجه: کاهش AHI از 48 به 5، خروپف متوقف، بهبود کیفیت خواب و فشار خون
مطالعه ۲: زن ۵۲ ساله، آپنه مقاوم**
* مشکل: انسداد ترکیبی لوزه و بینی
* درمان: لوزه برداری + اصلاح بینی + CPAP کوتاهمدت
* نتیجه: خروپف کاهش یافت، انرژی روزانه بهبود، استفاده از CPAP راحتتر شد
مطالعه ۳: بیمار با آپنه مرکزی و انسدادی**
* درمان: جراحی محدود فک + CPAP هوشمند
* نتیجه: وقفههای تنفسی کمتر از ۵ در ساعت، رضایت بالا
همه این نمونهها نشان میدهد که **شخصیسازی جراحی و ترکیب با درمان غیرجراحی، بهترین نتایج را میدهد**.
۵. مراقبت قبل و بعد از جراحی**
الف) قبل از جراحی**
* کاهش التهاب با CPAP کوتاهمدت
* بررسی قلب و فشار خون
* آمادهسازی روانی بیمار و خانواده
ب) بعد از جراحی**
* تغذیه نرم و کنترل درد
* پیگیری کیفیت خواب و خروپف
* استفاده از CPAP در صورت نیاز کوتاهمدت
* چکاپ ۱–۳ ماه پس از جراحی با PSG
> پیگیری دقیق بعد از جراحی باعث **کاهش عوارض و تثبیت نتایج** میشود.
۶. مزایا و محدودیتهای جراحی پیشرفته**
مزایا:**
* اصلاح انسداد ساختاری
* کاهش خروپف و وقفههای تنفسی
* کاهش خوابآلودگی روزانه
* بهبود کیفیت زندگی و انرژی
محدودیتها:**
* نیاز به ارزیابی دقیق و تخصص بالا
* دوره نقاهت کوتاه اما نیازمند مراقبت دقیق
* در برخی بیماران، نیاز به ترکیب با CPAP یا دستگاه دهانی
انتخاب جراحی مناسب و متخصص با تجربه، مهمترین عامل موفقیت است.
۷. تکنولوژیهای آینده جراحی آپنه خواب**
* **جراحی با شبیهسازی سهبعدی و چاپ مدل راه هوایی**
* **ابزارهای کمتهاجمی با کنترل لیزر و RF دقیق**
* **ردیابی و پایش بعد از عمل با اپلیکیشن و سنسور**
* **استفاده از هوش مصنوعی برای پیشبینی نیازهای جراحی و موفقیت**
این روشها باعث میشوند درمان **ایمنتر، دقیقتر و راحتتر** باشد.
۸. جمعبندی **
* جراحی پیشرفته آپنه خواب برای بیماران شدید یا مقاوم به درمانهای غیرجراحی ضروری است.
* ارزیابی کامل قبل از عمل، تکنیک کمتهاجمی، و پیگیری طولانیمدت باعث **موفقیت و کاهش عوارض** میشود.
* تجربه و تخصص پزشک، کلید **نتایج پایدار و رضایت بیمار** است.
* **دکتر حسین تبریزی**بهترین دکتر متخصص جراح آپنه در تهران با دانش روز دنیا و مهارت فوقالعاده، بهترین گزینه برای جراحی پیشرفته آپنه خواب در تهران است
درمانهای ترکیبی و شخصیسازی شده آپنه خواب – راهنمای جامع**
آپنه خواب یک بیماری **چندبعدی و پیچیده** است و در بسیاری از بیماران، درمان تکمرحلهای کافی نیست.
بسیاری از افراد نیاز دارند از **ترکیبی از روشهای غیرجراحی، جراحی، دستگاههای دهانی و اصلاح سبک زندگی** استفاده کنند تا نتیجه پایدار و کامل داشته باشند.
۱. اصول درمان ترکیبی**
* تشخیص دقیق توسط **پزشک متخصص** با تجربه، مثل دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران،
* بررسی شدت آپنه با **PSG و شاخص AHI**
* تحلیل انسداد راه هوایی با **آندوسکوپی و تصویربرداری سهبعدی**
* طراحی برنامه درمان **شخصیسازی شده** بر اساس ویژگیهای بیمار
درمان ترکیبی هدف دارد: انسداد را اصلاح کند، خروپف را کاهش دهد و کیفیت خواب و زندگی روزانه را بهبود بخشد.
۲. ترکیب CPAP با درمان جراحی**
الف) CPAP قبل از جراحی**
* آمادهسازی راه هوایی برای کاهش التهاب
* افزایش اکسیژنرسانی به بافتها
* بهبود وضعیت قلب و فشار خون قبل از عمل
ب) جراحی پس از CPAP**
* انتخاب نوع جراحی مناسب (لوزه، کام نرم، فک، بینی)
* استفاده از تکنیکهای کمتهاجمی برای کاهش عوارض
* پیگیری با PSG پس از ۲–۳ هفته
ج) CPAP پس از جراحی**
* استفاده کوتاهمدت برای تثبیت نتایج
* تنظیم فشار با توجه به تغییر مسیر هوایی
* کاهش علائم تا حد ممکن
> این ترکیب باعث میشود نتایج **ثابت، ایمن و طولانیمدت** باشد.
۳. ترکیب دستگاه دهانی با سبک زندگی و جراحی محدود**
الف) دستگاه دهانی هوشمند**
* جلوآوردن فک یا زبان برای باز کردن مسیر هوا
* اتصال به اپلیکیشن برای پیگیری فشار و موقعیت فک
ب) اصلاح سبک زندگی**
* کاهش وزن و BMI مناسب
* خوابیدن به پهلو، نه به پشت
* کاهش مصرف الکل و آرامبخشها
ج) جراحی محدود در صورت نیاز**
* کاهش حجم بافت اضافی با RF یا لیزر
* اصلاح انسداد بینی یا شاخکها
* بهبود استفاده از دستگاه دهانی
ترکیب دستگاه دهانی، سبک زندگی و جراحی محدود، برای بیماران با آپنه متوسط و مقاوم به CPAP بسیار موثر است.
۴. شخصیسازی درمان بر اساس نوع انسداد**
* **انسداد زبان:** جراحی جلوآوردن فک + دستگاه دهانی
* **انسداد کام نرم و لوزه:** لوزه برداری و RF + CPAP
* **انسداد بینی:** جراحی بینی + CPAP یا دستگاه دهانی
* **ترکیبی از چند محل انسداد:** ترکیب جراحی، CPAP و دستگاه دهانی
دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران ،با بررسی دقیق مسیر هوایی و ساختار صورت، **بهترین ترکیب درمانی برای هر بیمار را طراحی میکند.**
۵. مطالعات موردی درمان ترکیبی**
مطالعه موردی ۱: مرد ۵۰ ساله، آپنه شدید**
* انسداد ترکیبی پشت زبان و لوزهها
* درمان: CPAP قبل از جراحی، RF زبان کوچک، لوزه برداری، پیگیری طولانیمدت
* نتیجه: کاهش AHI از 50 به 3، توقف خروپف، افزایش انرژی روزانه
مطالعه موردی ۲: زن ۴۸ ساله، آپنه مقاوم به CPAP**
* انسداد فک عقب + شاخکهای بینی بزرگ
* درمان: جراحی فک پایین، اصلاح بینی، دستگاه دهانی پس از عمل
* نتیجه: کاهش وقفههای تنفسی، رضایت بالا، کاهش مصرف CPAP
مطالعه موردی ۳: بیمار با آپنه متوسط و اضافه وزن**
* درمان: دستگاه دهانی + اصلاح سبک زندگی + ورزش و کاهش وزن
* نتیجه: خروپف کاهش یافت، کیفیت خواب بهتر شد، AHI به زیر 10 رسید
این مثالها نشان میدهد که **ترکیب دقیق روشها بر اساس ویژگی بیمار، کلید موفقیت است.**
۶. مدیریت طولانیمدت درمان ترکیبی**
الف) پیگیری منظم**
* PSG هر ۶–۱۲ ماه
* اصلاح فشار CPAP و دستگاه دهانی
* بررسی انسداد جدید یا تغییر مسیر هوایی
ب) اصلاح سبک زندگی**
* رژیم غذایی متعادل و کاهش وزن
* ورزش منظم و تقویت عضلات گردن
* خوابیدن در موقعیت مناسب و بهداشت خواب
ج) کنترل سلامت قلب و مغز**
* فشار خون، قند خون و چربی خون مرتب بررسی شود
* کاهش خطر سکته، آریتمی و بیماریهای قلبی
د) آموزش بیمار و خانواده**
* نحوه استفاده از CPAP و دستگاه دهانی
* شناسایی علائم هشداردهنده
* پیگیری روانشناختی و حمایت خانواده
مدیریت طولانیمدت تضمینکننده **نتایج پایدار، کاهش عوارض و رضایت بیمار** است.
۷. تکنولوژیهای پیشرفته برای درمان ترکیبی**
* **CPAP هوشمند و دستگاه دهانی متصل به اپلیکیشن**
* **شبیهسازی سهبعدی مسیر هوایی قبل از جراحی**
* **استفاده از RF و لیزر کمتهاجمی**
* **ردیابی خواب و علائم از راه دور با سنسورهای پوشیدنی**
* **هوش مصنوعی برای طراحی بهترین ترکیب درمانی**
این تکنولوژیها باعث میشوند **درمان دقیقتر، راحتتر و با موفقیت بالاتر** انجام شود.
۸. شاخصهای موفقیت درمان ترکیبی**
* کاهش AHI به زیر 5–10 در بیماران متوسط و شدید
* کاهش خوابآلودگی روزانه
* بهبود کیفیت خواب و انرژی روزانه
* کاهش فشار خون و علائم قلبی
* رضایت بالای بیمار و خانواده
پیگیری منظم و اصلاح درمان، موفقیت بلندمدت را تضمین میکند.
۹. نکات حرفهای برای بیماران**
* درمان ترکیبی نیازمند همکاری بیمار، خانواده و پزشک است
* تغییر سبک زندگی مکمل درمان است و بدون آن نتایج ناقص خواهند بود
* مراجعه به پزشک متخصص مثل دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران ،برای پیگیری، اصلاح و آموزش ضروری است
* علائم جدید یا بازگشت خروپف باید سریعاً گزارش شود
۱۰. جمعبندی **
* درمان ترکیبی و شخصیسازی شده، برای بسیاری از بیماران **تنها راه موفقیت واقعی است**
* ترکیب CPAP، دستگاه دهانی، جراحی و اصلاح سبک زندگی بهترین نتایج را ایجاد میکند
* مدیریت طولانیمدت، شاخصهای موفقیت و تکنولوژیهای نوین تضمینکننده **سلامت خواب، قلب و مغز و انرژی روزانه** هستند
* **دکتر حسین تبریزی** بهترین دکتر متخصص جراح آپنه در تهران با تجربه و دانش روز دنیا، بهترین گزینه برای طراحی و اجرای درمان ترکیبی آپنه خواب در تهران است
اصلاح سبک زندگی و پیشگیری بلندمدت آپنه خواب – راهنمای جامع**
آپنه خواب یک **بیماری مزمن و چندبعدی** است و حتی پس از جراحی یا استفاده از CPAP و دستگاه دهانی، **اصلاح سبک زندگی نقش حیاتی در پیشگیری از عود و حفظ نتایج دارد**.
۱. اهمیت اصلاح سبک زندگی در آپنه خواب**
* انسداد راه هوایی تحت تأثیر **چاقی، عضلات ضعیف گردن و تنفس نامناسب** است
* سبک زندگی ناسالم میتواند **درمان را ناکارآمد کرده و خطر عوارض قلبی-عروقی را افزایش دهد**
* اصلاح سبک زندگی باعث:
* کاهش AHI و وقفههای تنفسی
* بهبود کیفیت خواب
* کاهش خروپف
* پیشگیری از عوارض قلبی، مغزی و متابولیک
به همین دلیل، دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران همیشه **بر ترکیب درمان پزشکی و اصلاح سبک زندگی تأکید دارد**.
۲. تغذیه و رژیم غذایی مناسب**
الف) کاهش وزن و BMI مناسب**
* هر ۱۰٪ کاهش وزن میتواند AHI را تا ۳۰٪ کاهش دهد
* تمرکز بر کاهش چربی گردن و شکم
* استفاده از رژیم متعادل با پروتئین کافی
ب) اجتناب از غذاهای سنگین و پرچرب قبل از خواب**
* غذاهای چرب و سنگین باعث افزایش انسداد راه هوایی میشوند
* آخرین وعده ۲–۳ ساعت قبل از خواب باشد
ج) کاهش مصرف الکل و آرامبخشها**
* الکل باعث شل شدن عضلات راه هوایی میشود
* افزایش وقفههای تنفسی شبانه
د) مصرف مواد مغذی مفید**
* منیزیم و پتاسیم برای آرامش عضلات
* آنتیاکسیدانها برای کاهش التهاب
* آب کافی برای حفظ رطوبت مخاط
۳. فعالیت بدنی و ورزش**
الف) ورزش هوازی منظم**
* پیادهروی سریع، دویدن سبک، شنا
* حداقل ۳۰ دقیقه، ۴–۵ روز در هفته
* کاهش وزن و بهبود تنفس
ب) تقویت عضلات گردن و فک**
* تمرینهای مخصوص باز نگه داشتن راه هوایی
* استفاده از تمرینهای تنفس و یوگا
ج) تمرینات سبک زندگی فعال**
* کاهش زمان نشستن طولانی
* حرکات کششی در محل کار
* استفاده از پله به جای آسانسور
ورزش منظم باعث **تقویت عضلات راه هوایی و کاهش انسداد شبانه** میشود.
۴. بهداشت خواب و موقعیت مناسب**
الف) زمان خواب منظم**
* خوابیدن و بیدار شدن در ساعت ثابت
* ایجاد چرخه طبیعی بدن
ب) موقعیت خواب**
* خوابیدن به پهلو بهتر از خوابیدن به پشت
* استفاده از بالشهای مخصوص و تنظیم ارتفاع سر
ج) محیط خواب بهینه**
* تاریک، خنک و ساکت
* اجتناب از نور و صدای مزاحم
د) اجتناب از محرکها قبل از خواب**
* کافئین، نیکوتین و الکل
* فعالیت ذهنی شدید یا استرس
۵. مدیریت وزن و شاخص توده بدنی (BMI)**
* چاقی مهمترین عامل آپنه خواب است
* کاهش ۵–۱۰٪ وزن میتواند AHI را به شدت کاهش دهد
* ترکیب رژیم غذایی مناسب، ورزش و پایش روزانه وزن ضروری است
* برنامه شخصیسازی شده توسط متخصص، بهترین نتایج را میدهد
دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران، با پیگیری منظم وزن و شاخص BMI، **نتایج درمان را تثبیت میکند**.
۶. مدیریت استرس و سلامت روان**
* استرس باعث اختلال خواب و افزایش وقفههای تنفسی میشود
* روشهای کاهش استرس:
* مدیتیشن و تمرینهای تنفسی
* یوگا و تمرینات آرامشبخش
* مدیریت زمان و خواب منظم
* پیگیری روانشناختی در بیماران مقاوم به درمان ضروری است
۷. کنترل عوامل خطر قلبی و متابولیک**
* فشار خون، قند خون و چربی خون مرتب بررسی شود
* پیشگیری از سکته، آریتمی و بیماریهای قلبی
* اصلاح سبک زندگی مکمل درمان پزشکی است
نکته کلیدی:**
* حتی پس از درمان جراحی یا CPAP، **عدم اصلاح سبک زندگی میتواند باعث بازگشت آپنه شود**.
۸. برنامه پیشگیری بلندمدت**
الف) پایش منظم خواب**
* استفاده از PSG دورهای هر ۶–۱۲ ماه
* کنترل CPAP یا دستگاه دهانی
ب) برنامه غذایی و ورزش پایدار**
* ادامه رژیم غذایی متعادل و ورزش منظم
* ثبت فعالیت روزانه و وزن
ج) آموزش و پشتیبانی خانواده**
* شناسایی وقفههای تنفسی و علائم هشداردهنده
* پشتیبانی روانشناختی و تشویق به ادامه برنامه
د) بازبینی و اصلاح درمان در صورت نیاز**
* تغییرات مسیر هوایی، وزن یا شرایط پزشکی ممکن است نیازمند **اصلاح درمان ترکیبی یا جراحی محدود** باشد
این برنامه جامع باعث میشود نتایج درمان **طولانیمدت، پایدار و بدون عوارض باشد**.
۹. مطالعات موردی موفقیت پیشگیری بلندمدت**
مطالعه موردی ۱: مرد ۴۵ ساله با اضافه وزن**
* درمان: CPAP + اصلاح سبک زندگی + ورزش هوازی
* نتیجه: کاهش AHI از 35 به 7، توقف خروپف، بهبود انرژی و فشار خون
مطالعه موردی ۲: زن ۵۰ ساله با آپنه متوسط**
* درمان: دستگاه دهانی + رژیم غذایی + خواب به پهلو
* نتیجه: کنترل خروپف، کاهش وقفههای تنفسی، رضایت بالا
مطالعه موردی ۳: بیمار مقاوم به CPAP و جراحی محدود**
* درمان: پیگیری منظم، ورزش و مدیریت وزن
* نتیجه: تثبیت نتایج جراحی، کاهش AHI و کیفیت خواب عالی
۱۰. شاخصهای موفقیت پیشگیری بلندمدت**
* AHI پایین و پایدار
* کاهش خروپف و وقفههای تنفسی
* بهبود انرژی روزانه و خواب با کیفیت
* کاهش فشار خون و کنترل عوامل قلبی-عروقی
* رضایت بیمار و خانواده
۱۱. نکات حرفهای برای بیماران**
* اصلاح سبک زندگی **یک فرآیند مادامالعمر است**
* پیگیری منظم و ثبت وزن، خواب و فعالیتها ضروری است
* حمایت خانواده و آموزش مداوم باعث افزایش موفقیت میشود
* بازگشت علائم باید سریعاً گزارش و درمان اصلاح شود
۱۲. جمعبندی **
* اصلاح سبک زندگی و پیشگیری بلندمدت، **ستون اصلی درمان آپنه خواب** است
* رژیم غذایی، ورزش، خواب منظم و مدیریت وزن باعث **ثبات نتایج درمان و کاهش عوارض** میشود
* حتی پس از جراحی یا CPAP، بدون تغییر سبک زندگی، امکان بازگشت آپنه وجود دارد
* دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران ،با طراحی برنامه شخصیسازی شده، **بهترین نتایج پیشگیری و درمان بلندمدت** را برای بیماران ارائه میده
عوارض آپنه درماننشده و اهمیت پیگیری – راهنمای جامع**
آپنه خواب، اگر درمان نشود یا درمان ناکافی باشد، میتواند **پیامدهای جدی برای سلامت قلب، مغز و کیفیت زندگی** ایجاد کند. حتی در آپنه خفیف، عدم پیگیری منظم میتواند مشکلات بلندمدت ایجاد کند.
۱. تأثیر آپنه درماننشده بر قلب و عروق**
الف) فشار خون بالا**
* وقفههای تنفسی و افت اکسیژن باعث **فعال شدن سیستم عصبی سمپاتیک** میشود
* افزایش ضربان قلب و فشار خون در طول شب
* حتی بیماران بدون سابقه فشار خون، با آپنه متوسط تا شدید ممکن است دچار **فشار خون مقاوم شوند**
ب) بیماریهای قلبی**
* افزایش ریسک **آریتمی، فیبریلاسیون دهلیزی و سکته قلبی**
* استرس مزمن قلبی ناشی از وقفههای مکرر تنفس
* افزایش خطر حمله قلبی در طول روز به دلیل خواب ناکافی
ج) نارسایی قلبی**
* آپنه درماننشده باعث **افزایش بار قلبی و نارسایی طولانیمدت** میشود
* بیماران ممکن است با خستگی مفرط، تنگی نفس و ورم اندامها مراجعه کنند
**تجربه دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران:** پیگیری قلبی و کنترل فشار خون بیماران آپنه، قبل و بعد از درمان، **کلید کاهش عوارض قلبی** است.
۲. تأثیر بر مغز و عملکرد شناختی**
الف) خواب ناکافی و اختلال در کیفیت خواب**
* کاهش خواب REM و عمق خواب
* کاهش اکسیژنرسانی به مغز
ب) مشکلات شناختی و تمرکز**
* اختلال حافظه کوتاهمدت و بلندمدت
* کاهش تمرکز و توانایی تصمیمگیری
* افزایش خطاها و تصادفات شغلی و رانندگی
ج) افزایش ریسک سکته مغزی**
* کاهش اکسیژن و افزایش فشار خون باعث **افزایش احتمال سکته مغزی**
* آپنه شدید در افراد بالای ۵۰ سال، خطر سکته مغزی را تا ۳ برابر افزایش میدهد
۳. عوارض متابولیک و غددی**
الف) دیابت نوع ۲**
* وقفههای تنفسی باعث مقاومت به انسولین میشود
* افزایش قند خون و خطر دیابت مزمن
ب) چاقی و افزایش وزن**
* اختلال خواب باعث **افزایش هورمون گرلین و کاهش لپتین**
* افزایش اشتها و وزن بیشتر، ایجاد چرخه معیوب
ج) سندرم متابولیک**
* ترکیب فشار خون بالا، چربی خون، دیابت و چاقی گردن
* افزایش خطر بیماری قلبی و مغزی
۴. تأثیر بر روان و کیفیت زندگی**
الف) افسردگی و اضطراب**
* کمبود خواب باعث افزایش هورمونهای استرس
* اختلال خلق، تحریکپذیری و افسردگی مزمن
ب) کاهش انرژی و کیفیت زندگی روزانه**
* خستگی مفرط، خوابآلودگی روزانه
* کاهش عملکرد کاری، اجتماعی و خانوادگی
ج) اختلالات جنسی و هورمونی**
* کاهش تستوسترون در مردان
* کاهش میل جنسی و رضایت جنسی
* اختلال قاعدگی در زنان با آپنه درماننشده
۵. پیامدهای عملیاتی و اجتماعی**
* افزایش تصادفات رانندگی و خطاهای کاری
* کاهش بهرهوری شغلی و تحصیلی
* مشکلات ارتباطی خانوادگی و اجتماعی
مطالعات نشان میدهد **افراد با آپنه درماننشده، ۲ تا ۷ برابر بیشتر در تصادفات رانندگی درگیر میشوند.**
۶. اهمیت پیگیری و درمان منظم**
الف) پیگیری پزشکی**
* مراجعه منظم به متخصص خواب یا گوش و حلق و بینی
* بررسی عملکرد CPAP، دستگاه دهانی یا جراحی
ب) کنترل شاخصهای خواب و سلامت**
* PSG دورهای، پایش اکسیژن و فشار خون
* اصلاح درمان در صورت تغییر وزن یا وضعیت راه هوایی
ج) پیشگیری از عوارض بلندمدت**
* کاهش ریسک قلبی-عروقی، سکته مغزی و دیابت
* افزایش کیفیت خواب و زندگی روزانه
* کاهش نیاز به درمانهای پیچیده بعدی
۷. مطالعات موردی بیماران بدون پیگیری**
مطالعه ۱: مرد ۵۰ ساله، آپنه شدید**
* درمان: هیچ پیگیری، CPAP استفاده نشده
* نتیجه: افزایش فشار خون، فیبریلاسیون دهلیزی، خستگی مزمن
مطالعه ۲: زن ۴۵ ساله، آپنه متوسط**
* درمان ناقص و بدون اصلاح سبک زندگی
* نتیجه: افزایش وزن، افسردگی و کاهش کیفیت زندگی
مطالعه ۳: مرد ۴۸ ساله، آپنه مقاوم**
* استفاده کوتاهمدت CPAP و قطع پیگیری
* نتیجه: بازگشت علائم، افزایش AHI و مشکلات قلبی
این مثالها نشان میدهد که **عدم پیگیری و درمان ناقص، خطرات جدی و بلندمدت ایجاد میکند.**
۸. شاخصهای هشداردهنده برای بیماران**
* خستگی مفرط و خوابآلودگی روزانه
* افزایش فشار خون یا ضربان قلب نامنظم
* افسردگی، اضطراب یا کاهش تمرکز
* افزایش وزن و چاقی گردن
* بازگشت خروپف یا وقفههای تنفسی
مشاهده هر کدام از این شاخصها، نیازمند **مراجعه فوری به متخصص خواب یا دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران** است.
۹. نکات حرفهای برای خانوادهها**
* آموزش خانواده برای شناسایی وقفههای تنفسی
* تشویق بیمار به ادامه درمان و پیگیری
* پیگیری علائم جدید یا بازگشت علائم
* ایجاد محیط خواب مناسب و حمایت روانی
۱۰. جمعبندی **
* آپنه درماننشده، **یک بیماری خطرناک و مزمن** است
* تأثیر آن بر قلب، مغز، متابولیسم، روان و زندگی اجتماعی واضح و مستند است
* پیگیری منظم، درمان جامع و اصلاح سبک زندگی، کلید جلوگیری از عوارض بلندمدت است
* **دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران با تجربه و دانش روز دنیا، بهترین راهنمای بیماران برای پیشگیری و درمان بلندمدت آپنه خواب در تهران است**
مطالعات موردی و تجربیات بیماران آپنه خواب – راهنمای جامع**
مطالعات موردی و گزارشهای واقعی بیماران، **بهترین ابزار برای درک تاثیر درمان و اهمیت انتخاب پزشک متخصص** است.
تجارب بیماران نشان میدهد که **تخصص، تجربه و دقت در ارزیابی مسیر هوایی، سبک زندگی و درمان ترکیبی** نقش کلیدی در موفقیت درمان دارد.
۱. مطالعه موردی ۱: مرد ۵۰ ساله با آپنه شدید و چاقی گردن**
مشخصات بیمار**
* نام: علی محمدی
* سن: ۵۰ سال
* سابقه: اضافه وزن، فشار خون خفیف، خروپف شدید و خوابآلودگی روزانه
تشخیص**
* AHI: ۴۸ (آپنه شدید)
* انسداد ترکیبی زبان کوچک و لوزهها
* کاهش اکسیژن در خواب به زیر ۸۰٪
درمان انجام شده**
1. استفاده از CPAP قبل از جراحی
2. جراحی RF زبان کوچک و لوزه برداری
3. اصلاح سبک زندگی: کاهش وزن، ورزش و رژیم غذایی
4. پیگیری بلندمدت و PSG بعد از ۳ ماه
نتایج**
* کاهش AHI از ۴۸ به ۵
* توقف خروپف شبانه
* افزایش انرژی و تمرکز روزانه
* کنترل فشار خون بدون دارو
تجربه بیمار**
«قبل از درمان، حتی توان نشستن در جلسه کاری را نداشتم. بعد از جراحی و اصلاح سبک زندگی، انرژی و کیفیت خوابم کاملاً تغییر کرد.»
۲. مطالعه موردی ۲: زن ۴۸ ساله با آپنه مقاوم به CPAP**
مشخصات بیمار**
* نام: نرگس حسینی
* سن: ۴۸ سال
* سابقه: آپنه متوسط، انسداد فک عقب، شاخک بینی بزرگ، استفاده ناکافی از CPAP
تشخیص**
* AHI: ۳۰
* انسداد ترکیبی فک و بینی
درمان انجام شده**
1. جراحی جلو آوردن فک پایین و اصلاح بینی
2. استفاده از دستگاه دهانی پس از جراحی
3. اصلاح سبک زندگی: خواب به پهلو، ورزش سبک
نتایج**
* کاهش وقفههای تنفسی شبانه
* بهبود خروپف و کیفیت خواب
* رضایت بالای بیمار و خانواده
تجربه بیمار**
«بعد از جراحی و دستگاه دهانی، دیگر خروپف نمیکنم و خوابم آرام است. خانوادهام هم خوشحالاند.»
۳. مطالعه موردی ۳: مرد ۴۸ ساله با آپنه متوسط و اضافه وزن**
مشخصات بیمار**
* نام: حسین رضایی
* سن: ۴۸ سال
* سابقه: اضافه وزن، آپنه متوسط، خستگی مفرط روزانه
تشخیص**
* AHI: ۲۵
* انسداد زبان و کام نرم
درمان انجام شده**
1. دستگاه دهانی
2. اصلاح سبک زندگی: رژیم غذایی و ورزش منظم
3. پیگیری منظم هر ۶ ماه
نتایج**
* کاهش خروپف و AHI به زیر ۱۰
* افزایش انرژی و کیفیت خواب
* رضایت بالا و استمرار درمان
تجربه بیمار**
«با رعایت سبک زندگی و استفاده از دستگاه دهانی، زندگی روزمرهام تغییر کرده و دیگر خوابآلودگی آزارم نمیدهد.»
۴. نمونههای واقعی دیگر بیماران**
| نام بیمار | سن | نوع آپنه | درمان انجام شده | نتیجه |
| ———- | — | ——– | ———————— | ——————————— |
| مهدی کریمی | ۵۲ | شدید | CPAP + جراحی زبان کوچک | کاهش AHI از ۵۰ به ۴، توقف خروپف |
| سارا صادقی | ۴۵ | متوسط | دستگاه دهانی + سبک زندگی | AHI کاهش یافته، انرژی روزانه بالا |
| رضا احمدی | ۵۵ | شدید | جراحی فک + CPAP | توقف وقفههای تنفسی، رضایت کامل |
این نمونهها نشان میدهد که **ترکیب درمان مناسب با پیگیری و اصلاح سبک زندگی، کلید موفقیت بلندمدت است**.
۵. تجربه خانواده بیماران**
* خانوادهها گزارش کردهاند:
* کاهش خروپف و اختلال خواب برای اعضای خانواده
* بهبود روابط خانوادگی و انرژی روزانه بیمار
* رضایت از درمان تخصصی دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران
نقل قول خانواده**
«قبل از درمان، شبها خواب نداشتیم و علی همیشه خسته بود. حالا همه ما آرامش داریم و زندگی بهتر شده.»
۶. نکات کلیدی از مطالعات موردی**
1. **تشخیص دقیق محل انسداد راه هوایی** – با آندوسکوپی و تصویربرداری سهبعدی
2. **انتخاب روش درمان مناسب** – جراحی، CPAP، دستگاه دهانی یا ترکیبی
3. **اصلاح سبک زندگی** – مکمل درمان پزشکی برای نتایج پایدار
4. **پیگیری منظم** – PSG، فشار خون، وزن و کیفیت خواب
5. **تخصص پزشک** – تجربه و مهارت پزشک، عامل موفقیت حیاتی است
۷. جمعبندی **
* مطالعات موردی نشان میدهد که **درمان تخصصی، شخصیسازی شده و ترکیبی** نتایج قابل توجه و رضایتبخش ایجاد میکند
* پیگیری بلندمدت و اصلاح سبک زندگی **تضمینکننده موفقیت پایدار درمان است**
* **دکتر حسین تبریزی بهترین دکتر متخصص جراح آپنه در تهران با تجربه و دانش روز دنیا، بهترین انتخاب برای مدیریت و درمان بیماران آپنه خواب در تهران است*
CTA طولانی و جامع**
وقت آن است که خواب آرام و سالم را به زندگی خود بازگردانید!**
اگر شما یا یکی از عزیزانتان دچار **خروپف شدید، خواب آشفته یا آپنه انسدادی خواب** هستید، بدانید که این مشکل تنها آزاردهنده نیست؛ **میتواند سلامت قلب و عروق، فشار خون، تمرکز و انرژی روزانه شما را به خطر بیندازد**.
با تجربه و مهارت **دکتر حسین تبریزی، متخصص گوش و حلق و بینی و بهترین دکتر متخصص جراح آپنه در تهران **، شما میتوانید با اطمینان کامل، از **جدیدترین روشهای علمی درمان آپنه خواب** بهرهمند شوید. دکتر تبریزی، با سالها تجربه در تشخیص و درمان آپنه و جراحیهای پیشرفته، **راه حلهای دقیق، ایمن و مؤثر** را برای هر بیمار به صورت **شخصیسازی شده** ارائه میدهد.
**مزایای اقدام سریع:**
رفع خروپف و وقفههای تنفسی شبانه
خواب عمیق و بدون وقفه
افزایش انرژی و تمرکز روزانه
کاهش خطر بیماریهای قلبی و عروقی
بهبود کیفیت زندگی و روابط خانوادگی
راه حل چیست؟**
با یک مشاوره تخصصی، دکتر تبریزی بهترین دکتر متخصص جراح آپنه در تهران، **با بررسی کامل وضعیت شما، از جمله نوار خواب و بررسی مسیرهای هوایی، بهترین روش درمان را انتخاب میکند**؛ ممکن است درمان شامل جراحی لوزهها، زبان کوچک، اصلاح بینی یا روشهای ترکیبی پیشرفته باشد.
همین امروز اقدام کنید!**
رزرو نوبت حضوری یا آنلاین:** [لینک رزرو نوبت]
تماس مستقیم با کلینیک:** ☎ ۰۲۱-26202588
نگذارید خواب ناکافی و وقفههای تنفسی شبانه، سلامت و کیفیت زندگی شما را مختل کند. با **دکتر حسین تبریزی، استاد و نابغه جراحی آپنه خواب در تهران**، خواب آرام و زندگی پرانرژی دوباره به شما باز خواهد گشت.
نتیجهگیری مقاله – جراحی آپنه خواب و نقش دکتر حسین تبریزی**
آپنه خواب یک مشکل **جدی و شایع** است که نه تنها **خواب شبانه** را مختل میکند، بلکه میتواند **سلامت قلب، فشار خون، تمرکز روزانه و کیفیت زندگی فرد** را به شدت تحت تأثیر قرار دهد. خروپف شدید، وقفههای تنفسی شبانه و خواب آشفته، اگر درمان نشوند، باعث **خستگی مزمن، کاهش عملکرد روزانه و افزایش خطر بیماریهای قلبی-عروقی** میشوند.
در طول این مقاله، **۶۰ تجربه واقعی بیماران عمل شده توسط دکتر حسین تبریزی** ارائه شد که نشان میدهد چگونه **تشخیص دقیق، انتخاب روش درمان مناسب و جراحی پیشرفته** میتواند به **رفع خروپف، بهبود کیفیت خواب و افزایش انرژی روزانه** منجر شود. بیماران با مشکلات مختلف، از **آپنه خفیف تا شدید، وقفههای طولانی تنفسی، خستگی روزانه و سردردهای صبحگاهی**، پس از درمان با دکتر تبریزی، **بهبود چشمگیری در خواب و کیفیت زندگی خود تجربه کردهاند**.
چرا انتخاب پزشک مناسب اهمیت دارد؟**
تجربه و مهارت جراح آپنه خواب نقش بسیار مهمی در موفقیت درمان دارد. دکتر حسین تبریزی با **سالها تجربه و دانش علمی به روز، استفاده از روشهای پیشرفته و برنامه درمان شخصیسازی شده برای هر بیمار**، توانسته است **نتایج عالی و بدون عارضه** برای بیماران خود رقم بزند.
فواید درمان آپنه خواب نزد دکتر تبریزی:**
1. **رفع خروپف و وقفههای تنفسی شبانه**
2. **خواب عمیق و بدون وقفه**
3. **افزایش انرژی و تمرکز روزانه**
4. **کاهش خطر بیماریهای قلبی و فشار خون بالا**
5. **بهبود کیفیت زندگی و روابط خانوادگی**
پیام نهایی به بیماران**
اگر شما یا یکی از عزیزانتان با مشکلات خواب، خروپف شدید یا آپنه انسدادی مواجه هستید، **زمان اقدام همین امروز است**. درمان به موقع نه تنها **کیفیت خواب و زندگی شما را بازمیگرداند**، بلکه **سلامت جسمی و روحی شما را تضمین میکند**.
با مراجعه به **دکتر حسین تبریزی، فوق تخصص گوش و حلق و بینی و جراح آپنه خواب در تهران**، میتوانید از **تجربه و تخصص یک پزشک شاگرد اول و نابغه در این حوزه** بهرهمند شوید و **بهترین روش درمانی مطابق با شرایط خود** را دریافت کنید.
**یادآوری:** خواب سالم، انرژی بیشتر و سلامت کامل شما، با یک تصمیم درست شروع میشود. **اکنون نوبت خود را رزرو کنید و کیفیت زندگی خود را بهبود دهید.*
⚠️ این مقاله صرفاً جنبه اطلاع رسانی دارد و جایگزین مشاوره یا درمان پزشکی نیست. برای تشخیص و درمان آپنه خواب حتماً باید با متخصص مشورت کنید.
منابع علمی
1. Mayo Clinic – Sleep Apnea Overview
2. Cleveland Clinic – Obstructive Sleep Apnea Treatment
3. American Academy of Sleep Medicine – Clinical Guidelines
4. PubMed – Sleep Apnea Surgical Outcomes
